Nouvel article rédigé par notre nouvel expert, Arnaud MAILLE
pilote de ligne instructeur , consultant en CRM et Facteurs Humains Organisationnels
Il est commandant de bord sur Boeing 747-8, consultant en Crew Ressource Management (CRM) et en Facteurs Humains organisationnels. Il intervient en entreprise et dans le secteur médical.
Dans la 2ème partie de l’article, nous avons vu que dans les milieux à risques des établissements de santé, la seule compétence technique des opérateurs n’est pas suffisante pour garantir la sécurité des patients. A l’instar d’un vol en avion de ligne pour un passager, le passage au bloc opératoire peut présenter un risque pour un patient. Ce risque, n’est pas seulement lié à l’acte chirurgical (indication, réalisation, morbidité…) en lui-même mais est aussi directement lié au fonctionnement organisationnel du bloc opératoire et à la performance humaine de chacun des membres de l’équipe chirurgicale.
En ayant conscience que leur performance peut être gravement limitée par des facteurs externes et en connaissant mieux les principaux précurseurs de l’erreur humaine, les membres de l’équipe chirurgicale pourront chacun jouer un rôle essentiel et devenir de solides remparts contre les EIG.
Un défaut de fonctionnement étant souvent à l’origine des accidents ou presque-accidents les plus graves, les établissements de santé devraient comme les compagnies aériennes inscrire durablement les facteurs humains dans leur politique managériale. En plaçant l’humain au centre de la sécurité et de la prévention, en formant les personnels a la gestion des ressources de l’équipage (CRM), en favorisant un retour d’expérience équitable, en valorisant l’erreur humaine comme nécessaire à la construction de l’expertise, ils pourront diminuer leur exposition aux dangers latents en matière de sécurité.
Si tout n’est pas transférable de l’aviation au médical, je vous propose une quinzaine de pistes de réflexion issues des savoirs faire de l’aviation, de mes observations dans le bloc opératoire et d’échanges constructifs que j’ai pu avoir avec les médecins, IBODE, (Infirmière de Bloc Opératoire Diplômée d’Etat), IADE (Infirmière Anesthésiste Diplômée d’Etat), circulantes, aides-soignants, responsables de bloc et ingénieurs qualité.
Les 8 premières pistes :

Piste 1 : Former les soignants et futurs soignants aux facteurs humains et organisationnels
L’aviation a beaucoup formé aux facteurs humains et au CRM (crew ressource management), cet investissement massif a largement contribué à rendre le transport aérien plus sûr. Je suis convaincu que le secteur médical peut suivre la courbe de fiabilisation de l’aviation en formant l’ensemble des personnels soignants et futurs soignants. Pourquoi ne pas créer un certificat ou label « FH-MED » ou « CRM-OP » pour les personnels des milieux à risques comme les urgences, le bloc opératoire et les soins intensifs ? Une formation FH et CRM reconnue par l’ensemble des établissements de santé et revalidée régulièrement en interne. Et pourquoi ne pas aller plus loin et inclure ces formations aux compétences non techniques dans les cursus de formations en faculté de médecine, pharmacie ou encore en IFSI (Institut de Formation en Soins d’Infirmiers) auprès des étudiants infirmiers ? Je pense particulièrement aux écoles des IADE et IBODE qui devraient former davantage leurs futurs diplômés à la communication et au travail d’équipe.
C’est possible et je le prouve. Etienne Cousin, pharmacien, praticien hospitalier au CHRU de Lille, Maitre de Conférence associé à l’université de Pharmacie de Lille m’a demandé de réfléchir à une formation FH pour ses étudiants de 5ème année. Il a raison de vouloir leur offrir cette sensibilisation car en tant que pharmaciens hospitaliers ils seront eux aussi exposés à la fatigue, à la pression, aux interruptions de tâches, ou au manque de communication, autant de précurseurs d’erreurs médicamenteuses.
En IFSI aussi c’est possible ! En 2024, l’IFSI de Beauvais sera certainement le premier institut de formation d’infirmiers de France à inclure des facteurs humains dans le programme de ses étudiants de 3èmes années. Sylvie Forsoni, Directrice de l’IFSI et Directrice référente du pôle Urgences/Réanimation très intéressée par la gestion des risques en santé m’a proposé de construire un programme FH pour les futurs IDE. Voilà on y est ! Un IFSI très sensibilisé aux facteurs humains qui a libéré du temps dans un programme déjà très chargé pour aborder ce sujet essentiel. J’ai immédiatement adhéré et proposé un programme de 7h inspiré des formations CRM aviation.
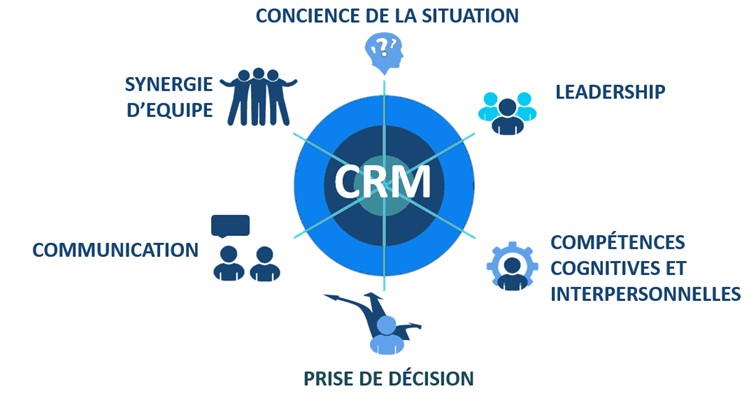
Plus qu’un assemblage de compétences, le CRM (Gestion des ressources de l’équipage) est une véritable culture dans l’aviation. C’est notre ADN. Si on forme le plus tôt possibles les futurs soignants à cette culture du CRM elle deviendra naturelle et se diffusera petit à petit dans les établissements de santé.
J’espère personnellement que ces initiatives locales seront suivies au plan national par d’autres IFSI ou facultés et quelles retiendront l’attention de la Haute Autorité de Santé pour réfléchir à l’élaboration possible d’un futur programme officiel de formation des soignants en facteurs humains. Le référentiel infirmier doit évoluer en 2025, j’espère qu’il inclura l’enseignement du CRM.
Pour les professionnels de santé en activité, pourquoi ne pas inclure les facteurs humains et les compétences non techniques dans leur certification périodique ? Elle prévoit bien « …l’amélioration des compétences et des connaissances, et le renforcement de la qualité des pratiques… »
C’est pour moi la seule solution, il faut former et former tout le monde !
Piste 2 : Améliorez la communication, compétence non-technique essentielle à la synergie et à la sécurité du bloc opératoire.
La Haute Autorité de Santé précise que 27% des EIG trouvent leur source dans un manque de communication de l’équipe médicale. Il est ainsi primordial qu’à l’instar des équipages d’avions commerciaux, les équipes médicales soient formées à mieux communiquer. La communication est essentielle à la synergie d’équipe. Elle évite les erreurs et une perte de la conscience de la situation et la tunnelisation.
S’il existe des techniques pour améliorer la communication (reformulation, check-list, phraséologie standardisée, briefing, écoute active…), il existe aussi des freins et des barrières qui peuvent l’affecter. Un équipage de bloc opératoire est hétéroclite et composé comme dans un avion de membres de sexe, de culture, de formation, de position hiérarchique, d’égo et de motivation différentes. Il faut avoir conscience que ces différences impactent significativement la communication. De même, la fatigue, le stress, une charge de travail élevée, les interruptions de tâches, le style de leadership vont immédiatement affecter la communication.
Pratiquez le « READ BACK » (COLLATIONNEMENT ou répétition de l’ordre)
Très utilisé par les pilotes, le « readback » consiste pour celui qui reçoit un message à le collationner. Cette répétition permet à l’émetteur de s’assurer que le message a été correctement reçu et dans son intégralité. C’est une norme dans l’aviation qui sécurise les transmissions radio. Ce collationnement est d’ailleurs utilisé en Belgique par les médecins et les infirmiers. (Arrêté Royal du 18 juin 1990, Art 7). Je pense qu’il serait intéressant de le mettre en place pour les communications essentielles aux urgences et dans le bloc opératoire et particulièrement en anesthésie pour sécuriser les communications entre le médecin anesthésiste et les IADE.
Dans un cockpit comme dans un bloc opératoire, ne jamais rien interpréter ou « penser que » Si vous n’êtes pas sûr, vérifiez et clarifiez, faites répéter.
L’automatisation, une menace pour la communication
Appelée à occuper une place prépondérante dans la médecine du futur, les robots médicaux et l’intelligence artificielle (IA) vont révolutionner les pratiques… L’aviation a connu sa révolution technologique avec l’introduction dans les cockpits d’automatismes de plus en plus perfectionnés et intelligents. Si les automates médicaux devraient s’imposer demain comme un soutien essentiel du médecin, ils ajoutent de la complexité dans le bloc opératoire et peuvent générer des risques en termes de performance humaine. C’est l’une des leçons apprise par l’aviation lors de l’arrivée des supers calculateurs dans les cockpits d’avion. Du fait de son immersion dans le robot, Il y a un risque que le chirurgien perde la conscience de la situation au cours de l’intervention et que la communication avec l’équipe soit potentiellement rompue. Pour pallier ce risque, la communication peut être renforcée, protocolisée à l’image de la communication dans un cockpit.
Piste 3 : Créez dans le bloc opératoire une atmosphère propice aux échanges et aux interactions sans barrière d’expertise.
On a vu en partie 2 dans le paragraphe consacré à la culture CRM que la synergie d’équipe favorise l’intelligence collective et une conscience plus aiguë de la sécurité. Quand les membres collaborent, il y a plus de contrôles croisés et moins de complaisance. Cette synergie n’est pas automatique, elle a besoin de rigueur et de prérequis comme de la cohésion, l’adhésion de l’équipe et particulièrement du leadership du médecin anesthésiste et du chirurgien. C’est à ces derniers que revient la responsabilité de créer dès le briefing une atmosphère propice aux échanges et aux interactions. En donnant cette impulsion, ils établiront un climat de confiance et un esprit d’appartenance, fondation indispensable à la synergie d’équipe. Chaque membre de l’équipe se sentira ainsi impliqué et libre de s’exprimer sans appréhension. Les médecins et leurs équipiers forment une seule entité et avancent ensemble. Ce bloc solidaire favorisera une culture d’entraide où chaque membre accepte d’aider et de soutenir ses équipiers en étant lui-même ouvert aux commentaires des autres.
Moi-même dans mes briefings, je précise à l’équipage que « chaque avis compte » et que je valorise leur opinion et leur intervention quel que soit leur niveau d’expérience ou d’ancienneté. Il y a eu pas mal de cas dans l’aviation où de jeunes pilotes ou personnels navigants commerciaux ont su intervenir et ainsi éviter potentiellement un incident ou accident grave.
Dans le médical, le Code de la Santé Publique nous rappelle d’ailleurs l’importance d’écouter et de respecter tous les membres de l’équipe en particulier les infirmières qui peuvent décrire, analyser et proposer. (Article R.4127-68 du CSP)
Faut-il encore que le médecin « commandant de bord » prenne en considération les opinions de son équipage et qu’il accepte la critique positive… Pas toujours évident.
Rappelez vous en partie 1 de l’article, le leadership trop autoritaire du commandant de bord du Boeing 747 de la KLM est l’un des facteurs contributifs à la plus grande catastrophe de l’histoire de l’aviation. Il n’a pas pris en compte le doute et la remarque de son équipage. Si ce jour-là il l’avait fait, peut-être aurait-il pu épargner la vie de 583 personnes.
Cet accident comme d’autres liés à des comportements égocentrés ou des gradients d’autorité trop élevé du commandant de bord sont devenus des cas d’école pour les cours CRM des pilotes du monde entier. Ils le resteront encore longtemps pour qu’ils n’oublient jamais qu’un comportement égocentré ou autocratique peut tuer dans un dans un milieu à risques.
Les spécialistes des facteurs humains ont étudié comment le leadership du meneur peut influer positivement ou négativement une équipe. Ils ont identifié 4 styles principaux de leadership. Lippitt et White dans leur livre Autocracy and Democracy [Lippitt et al, 1960].
- Le cockpit autocratique dit « directif » où le leader prend seul les décisions.
- Le cockpit « laissez faire » où comme son nom l’indique, le leader ne s’implique pas dans les décisions et laisse son équipe décider.
- Le cockpit égocentré où chacun travaille dans son coin sans tenir compte des opinons.
- Le cockpit synergique, modèle idéal puisqu’il fonctionne en synergie participative où le commandant de bord prend en considération les opinions de son équipage.
Un leadership plus directif mieux adapté à la situation anormale.
Si le leadership participatif est à privilégier en situation normale de fonctionnement, il ne sera plus souhaité en situation anormale ou d’urgence. A ce moment-là le rôle du commandant de bord ou des médecins est de gérer rapidement une situation non conforme, de prendre des décisions en fonction du niveau d’urgence. Ils devront donc adapter momentanément leur style de leadership et le faire évoluer vers un style plus directif mieux adapté à la gestion d’une situation anormale.
Par transposition, le modèle idéal de bloc opératoire est un bloc synergique où les médecins leaders établissent un climat de confiance dans lequel chaque membre de l’équipe se sent libre de s’exprimer sans appréhension. Une bienveillance dans l’écoute et le respect de chacun qui permet ensuite si nécessaire un leadership plus directif mieux adapté à la situation anormale.
La synergie d’équipe, une mécanique fragile
Vous l’avez compris maintenant, la synergie est le rempart efficace contre les précurseurs d’erreurs, mais c’est aussi une mécanique très fragile. On rappelle que la plaque « équipe » du modèle de Reason représente 50 % des causes profondes d’accident dans l’aviation. La fatigue, le stress, la charge de travail, les interruptions de tâches, les conflits, sont autant de précurseurs qui peuvent favoriser un retour à l’individualisation de la tâche. Chaque membre doit s’engager pour la synergie et accepter de travailler ensemble. S’engager, c’est s’entraider, c’est respecter les procédures, le langage, ses collègues et le leader de l’équipe qui a le droit lui aussi à l’erreur sans remettre en question la place de chacun nécessaire à la réalisation de l’objectif des soins.
Piste 4 : Limitez les interruptions de tâches lors des phases essentielles
Dans le milieu de la santé et plus particulièrement au bloc opératoire, les interruptions de tâches sont endémiques et généralement perçues comme normales. Pourtant elles peuvent causer des oublis, des erreurs de procédures et peuvent affecter la synergie d’équipe. La HAS milite pour la réduction de ces interruptions de tâches et propose des solutions dont le port de chasuble ou brassard spécifique en phase critique. L’aviation confrontée elle aussi au problème a étudié des solutions afin de limiter ces interruptions aux effets dévastateurs. Cette solution, c’est le « cockpit stérile ». Lors d’un vol, durant les phases délicates (décollage, atterrissage, situation anormale) les communications non essentielles sont réduites voire stoppées. Le but étant d’éviter une distraction lors d’une phase critique et qu’une éventuelle prise de décision ne soit parasitée par des informations non essentielles. Les membres d’équipages d’avions commerciaux sont formés à ne pas se laisser interrompre et ne pas interrompre leurs collègues dans les tâches essentielles. C’est une culture acceptée de tous.
Par analogie je propose aux équipes médicales de modifier leur organisation du travail en équipe et d’instaurer des phases dites « cockpit stérile » ou « bloc silence » ou « SOR » (Silence Operating Room ou Serenity Operating Room) lors des moments critiques pour le médecin anesthésiste comme l’induction ou dès-lors qu’il y a un risque hémorragique pour le chirurgien. Idem pour les infirmiers lors de phases à risques telle que la préparation des spécialités injectables.
Piste 5 : Faites des briefings et des debriefings
A l’image d’un équipage qui prépare un vol ou programme de vol, l’équipe de bloc peut en début de programme opératoire mettre en commun des informations essentielles. Au-delà de ce partage, le briefing permet au chirurgien de communiquer sa vision (sécurité, check-list, appel au tiers de confiance), ses demandes particulières (matériel, présence d’un confrère dans l’établissement, etc..), il fixe le cap de la journée et implique son équipe. En faisant un briefing, le chirurgien permet alors à ses équipiers MAR, IBODE, IADE, IDE circulante d’anticiper les difficultés du programme de la journée. L’autre point positif d’un briefing est qu’il permet aux membres de l’équipe de s’exprimer quel que soit leur niveau d’ancienneté et d’expérience. Cela renforcera la cohésion et la motivation.
Pour être efficace, un briefing doit être court, couvrir principalement les différences et les menaces (threats and differences) et ne pas être alourdi avec ce qui est évident.
L’indication thérapeutique, la « prépa-vol » du chirurgien
A l’image d’un vol bien préparé, l’indication thérapeutique bien posée est le gage d’une opération réussie. Il y a un chemin décisionnel avec des tiers compétents qui vont successivement prendre des décisions dans leur domaine et valider une stratégie opératoire. Si j’ai bien compris, ça fonctionne en pratique mais il n’est pas toujours simple d’organiser des temps de rencontre de qualité, probablement par manque de temps et de moyens. Il apparait que cette indication thérapeutique peut être affectée par des problèmes organisationnels et de communication.
Pourrait-on imaginer alors un créneau de 15mn avant le programme de bloc pour croiser les infos entre chirurgien et anesthésiste ? Certains disent que c’est déjà fait en pratique d’autres pensent que cela serait une bonne idée. Je pense que c’est une piste de réflexion. Dans tous les cas, la check-list générique de la HAS prévoit dans sa phase « timeout » un échange des informations sur le plan chirurgical et anesthésique. C’est un bon filet de sécurité.
Le débriefing aussi !!
Chaque vol ou série de vol dans l’aviation est généralement clôturé par un debriefing et éventuellement un feedback plus individuel. Je recommande toujours aux équipes médicales de pratiquer aussi le debriefing et le feedback. Le feedback positif régulier permet de monter en compétences, mais surtout augmente la motivation de l’équipier. Le débriefing de l’équipe est très important aussi suite à un cas non-conforme, il permet d’abord d’évacuer la pression, gérer les émotions et le stress puis de tirer les enseignements d’un évènement. Dans un environnement dynamique et à risques, il est possible que la performance individuelle ou collective ne soit pas toujours optimale. Il faut l’accepter et savoir le rappeler lors d’un debriefing positif. L’essentiel est de comprendre et d’apprendre pour s’améliorer. Au lieu de pointer systématiquement ce qui n’a pas fonctionné, on peut se demander collectivement lors du débriefing ce qui aurait pu être mieux fait.
J’espère personnellement que le briefing et le debriefing deviendront systématiques dans les blocs opératoires. C’est un autre outil qui renforce efficacement la communication et la synergie des équipes.
Piste 6 : Détecter la tunnelisation
La tunnelisation bien connue des pilotes de ligne est prise très au sérieux dans l’aviation. C’est une attention sélective dans un contexte de stress élevé qui est comparable à un rétrécissement du champ visuel. L’effet « tunnel » est souvent à l’origine d’une perte de conscience de la situation qui peut aboutir malheureusement à des incidents graves et accidents. Pour le chirurgien ou le médecin anesthésiste, la tunnelisation mentale a elle aussi un effet néfaste qui peut les pousser à continuer dans une mauvaise direction sans qu’ils ne s’en rendent compte. Il me semble essentiel qu’ils soient formés ainsi que leurs collègues infirmiers à bien connaître cet effet « tunnel » aux conséquences dangereuses pour les patients. On apprend aux pilotes à l’identifier pour en sortir au plus vite. Il y a des méthodes que l’on enseigne aux pilotes de ligne qui peuvent être transférées au médical. Sans pouvoir aller ici dans le détail, on peut observer qu’une personne commence à être « tunnelisée » lorsque sa communication diminue jusqu’à dans les cas extrêmes ne plus communiquer du tout. La capacité à communiquer et interagir avec l’équipe est la première à être impactée, il faut donc que l’équipe surveille cela de près et intervienne dès les premiers signes. Une bonne analyse de la situation peut être aussi un rempart efficace contre la tunnelisation.
Piste 7 : Quand c’est compliqué, il faut synthétiser : protocoliser la décision plutôt que réfléchir la solution.
Rappelons que James Reason et Jens Rasmussen ont établi très tôt dans leurs recherches que l’humain est capable de raisonner à des niveaux complexes mais qu’il est limité en ressources instantanées pour le faire. Les pilotes de lignes ayant besoin de pouvoir analyser rapidement des situations complexes, les experts ont réfléchi à des aides à la prise de décision afin de leur permettre de prendre rapidement les meilleures décisions.
Il me semble intéressant de partager avec vous cette aide qui me parait facilement transférable aux milieux à risque des établissements de santé.
Cet outil c’est le FOR-DEC
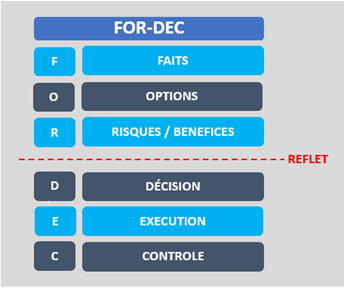
Tout commence par une analyse des Faits la plus factuelle possible. (Ce que l’on voit, pas ce que l’on veut voir ou pas voir…). Chaque Option présente ses Risques et ses bénéfices. On a pour habitude dans un cockpit de faire une pause entre l’évaluation des options et la décision. Cette pause appelée « reflet », permet de soumettre sa lecture de la situation à l’autre membre d’équipage et éventuellement au centre opérationnel de contrôle de la compagnie (CCO/IACC) pour qu’ils puissent valider ou éventuellement proposer d’autres options possibles.
Lorsque la Décision est prise, on met en place un plan d’Exécution et on Contrôle de façon continue que celui-ci réponde bien à la problématique. Dans le cockpit chacun peut à tout moment, lancer l’acronyme FOR-DEC qui impose à tous de faire un point en équipe.
Piste 8 : Quand vous êtes en difficultés, faites-vous aider
Mon ami Didier Legeais, chirurgien Urologue, membre du conseil d’Administration de l’AFU et de l’académie de chirurgie, Président du Syndicat National des Chirurgiens Urologues et Directeur Général de Médirisq s’intéresse depuis longtemps aux techniques de l’aviation pour essayer de réduire les risques et la sinistralité dans le bloc opératoire. Nos discussions sont passionnantes et le FOR-DEC, il connaissait évidemment ! Ce qui est très intéressant c’est qu’il est allé plus loin en l’adaptant au contexte d’un opérateur de bloc en difficulté. Je trouve l’idée géniale et je voulais vous en parler ici.
Alors voilà… Le FOR-DEC de Didier c’est le FOR-A-DEC !
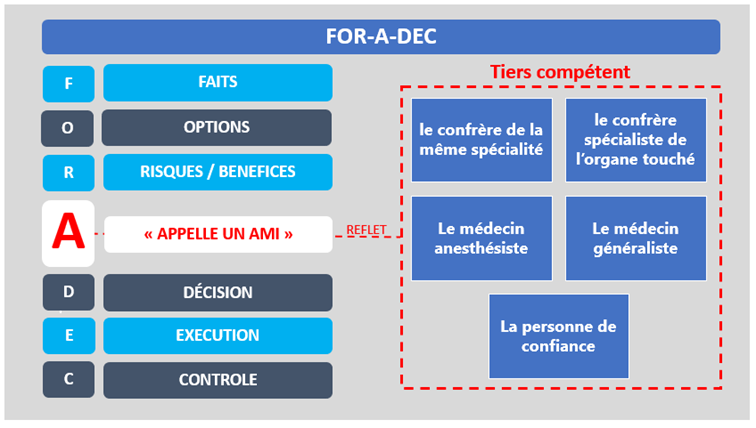
Le principe est identique mais à la place du « reflet » décrit plus haut il insère un A.
Le « A » pour « APPELLE un AMI » mais aussi le « A » de ASSISTANCE ou AIDE
Pour l’explication, je cite le Docteur Legeais :
« L’Ami c’est le médecin, le confrère, le tiers-compétent : l’Anesthésiste, le confrère de la même spécialité, le confrère spécialiste de l’organe touché (chirurgien vasculaire, digestif …) mais aussi ensuite la Personne de Confiance et enfin l’Ami-médecin généraliste.
Il est impératif d’appeler l’ami-confrère pour éviter les dérives des phénomènes de tunnelisation : un biais d’orgueil ou d’infaillibilité, des mécanismes d’ancrage et de certitude, des hésitations longues et dangereuses…
Ce « A » trouve tout son sens en reflétant aussi la déontologie de la profession. L’article .4127-32 du Code de Santé Publique prévoit bien qu’un médecin s’engage à assurer personnellement au patient des soins consciencieux, dévoués et fondés sur les données acquises de la science, en faisant appel, s’il y a lieu, à l’aide de tiers compétents.
Ce FOR-A-DEC est une véritable barrière contre des précurseurs d’erreurs dont la tunnelisation évoquée plus haut. Il rappelle aux médecins l’importance de savoir appeler à l’aide lorsque l’intervention ou l’anesthésie ne se passe pas comme prévu.Didier Legeais espère que les équipes chirurgicales pourront s’approprier cet acronyme pour sortir de leur solitude opérationnelle et accepter avec humilité l’aide d’un tiers compétent. J’espère moi-même que ce FOR-A-DEC deviendra une norme et trouvera sa place dans les milieux à risques des établissements de santé.
Lire la suite de cet article, le mois prochain.









