Article rédigé par Jérôme Turquey (Dirigeant – SAS Qualitiges, Formateur dans le réseau Ad’Missons, Conseil en management et gouvernance, Ambassadeur Metz Métropole)
N°10, Mars 2019
La Tarification à l’Activité ou plus prosaïquement l’acronyme bien connu des acteurs hospitaliers, la T2A. Ces trois caractères ou signes sont devenus aujourd’hui la hantise des directions hospitalières et des personnels pour le financement ! Pourquoi en sommes nous arrivés à en faire régulièrement un bilan plutôt amer de ce modèle de financement, 15 ans après sa mise en oeuvre ?
Historiquement, les hôpitaux français ont, en réalité, connu trois évolutions des modes de financement : tout d’abord « le prix de journée » [de 1945 à 1981], ensuite « le budget global », [de 1983 à 2004] autorisant chaque hôpital à percevoir une dotation globale qu’il répartissait en fonction des besoins. Enfin, à partir de 2005 la « tarification à l’activité (T2A)?», inspirée du new public management («?nouvelle gestion publique?») entrée en vigueur aux Etats-Unis. Le principe de la T2A est le suivant : sur le plan national, nous entendons par « acte », le coût moyen mesuré sur la base d’un Groupe Homogène de Malades (GHM).
Les principes d’une réforme du financement de l’hôpital à double visage :
Prévue par la Loi N°2003-1199 du 18 décembre 2003 de financement de la sécurité sociale pour 2004, l’instauration de la tarification à l’activité ou T2A constituait une réforme, qui se voulait pertinente, du financement des établissements de santé publics et privés dans le but, d’une part, d’établir un lien entre le financement des établissements de santé et leur activité, ce qui n’était pas le cas avec le « budget global », et, d’autre part , de corriger les disparités avérées de financement entre des établissements ayant des tailles, des volumes et des secteurs d’activité comparables.
La démarche qui entrait explicitement dans le cadre de la recherche de l’excellence du système de santé était, sans nul doute, à la fois cohérente, en voulant mettre un terme aux fourberies provoquées de fait par le financement sur l’attribution d’un « budget global », en voulant instaurer, en toute logique recevable, une certaine équité de traitement entre les établissements.
Mais, comme cela est trop souvent le cas dans un pays particulièrement logorrhéique en cadrage législatif et réglementaire en particulier dans le secteur de la santé, l’étude d’impact n’a pas été à la hauteur des attentes, en n’anticipant pas les effets néfastes sur les ressources rares des établissements qui ont dû « se débrouiller » pour clôturer les budgets, compte tenu de l’inflation des dépenses et la diminution des ressources.
La T2A s’est avérée un système désorganisant le management et la gouvernance des établissements au point de pousser à des fraudes (I) faisant aujourd’hui l’objet d’une mise en question nécessaire mais sans pour autant malheureusement changer de paradigme (II).
Un rapport récent de 2018 dénonce les fraudes en matière de financement hospitalier, en raison de défaillances managériales
La Délégation Nationale de la Lutte contre la Fraude (DNLF) a publié fin décembre 2018 un rapport pointant des fraudes à la T2A en 2017.
Les accusations de la Délégation nationale de la lutte contre la fraude
Selon le rapport, plusieurs défaillances sont mis en exergue :
- Les 58,2 M€ comptabilisés au titre de l’année 2017 pour les contrôles T2A (MCO et HAD) montrent une progression par rapport aux 51,7 M€ retenus pour 2016 (+13%) ce qui traduit l’augmentation de l’effort de contrôle de l’Assurance maladie (page 69).
- La campagne T2A lancée en 2017 a engagé le contrôle de 158 établissements MCO publics (ex-DG) et privés (ex-OQN) (156 établissements pour la campagne 2016) et de 13 établissements d’hospitalisation à domicile (HAD) (23 établissements pour la campagne 2016).
- Les indus T2A (Tarification à l’activité) s’élèvent à 1,29 M€, en légère diminution par rapport à l’année précédente (page 76).
- 43 sanctions financières prononcées par les directeurs généraux des agences régionales de santé à l’encontre d’établissements ayant fait l’objet d’un contrôle de la tarification à l’activité (MCO ou HAD) ont été recensées en 2017 en légère diminution par rapport à l’année précédente pour un montant de 4,1 M€ (page 72).
A noter que les griefs contre les établissements ont dépassé la seule T2A : facturations en sus du forfait pour les établissements HAD, facturations d’actes de soins infirmiers à domicile (SSIAD), facturation abusive de médicaments pour des séjours en EHPAD.
Ces fraudes à la T2A peuvent paraître mineures sur l’ensemble des fraudes dénoncées dans le rapport, d’autant qu’il y a eu diminution, mais au-delà c’est bien le financement quotidien des établissements qui s’est trouvé affecté négativement à l’usage par la T2A. D’où la réaction par communiqué de presse de la Fédération Hospitalière de France (FHF), qui estime que les quelque 160 établissements concernés ont été « pointés du doigt de manière biaisée » tout en réfutant le terme de « fraude ». Pour la fédération, « la complexité, voire l’illisibilité des règles de codage fixées par de nombreux textes, circulaires, classifications, décrets et guides émanant du ministère de la Santé, de l’Organisation mondiale de la santé (OMS) ou d’autres instances » est en cause.
Il est également déploré « une attaque, voire une provocation de plus envers les établissements hospitaliers » déjà fragilisés dans leur capacités de financement par la T2A.
Quels sont donc les effets délétères de la T2A sur le management et la gouvernance ?
Très vite la T2A, loin de répondre aux objectifs louables attendus, a montré ses effets délétères sur le management et la gouvernance des établissements.
Des auteurs (Claveranne Jean-Pierre, Pascal Christophe, « Tarification à l’activité et management hospitalier, vers de nouveaux défis », Oxymag, Vol 19, N° 86, janvier 2006, pp. 19-22) avaient alerté d’entrée :
« La réforme du mode de financement des établissements publics et privés constitue, avec la réforme de la gouvernance hospitalière et celle de la planification hospitalière, le troisième pilier du plan Hôpital 2007. Comme la langue d’Ésope, elle peut être la meilleure ou la pire des choses selon l’usage qu’en feront les manageurs et les acteurs hospitaliers (…) En théorie, quatre leviers d’action “génériques” s’offrent aux décideurs hospitaliers : optimiser la facturation, revoir ou affiner leur positionnement pour se centrer sur les activités les mieux rémunérées (sélection des activités et des patients) et/ou sur les activités constituant leur véritable savoir-faire, réduire les coûts de production, augmenter la vitesse du débit de production (..) Les solutions adoptées risquent fort de s’apparenter à une victoire à la Pyrrhus si elles ne s’accompagnent pas de réformes plus profondes des modes de management et des structures ».
Le changement de paradigme salutaire n’a pas eu lieu, voire, loin de répondre à l’objectif de 2004 de recherche de l’excellence du système de santé, les moyens des établissements se sont appauvris et les établissements se sont endettés, n’arrivant plus à faire face aux besoins légitimes des personnels et des citoyens.
La pratique a montré un certain nombre d’effets pervers :
- La course aux secteurs rentables au regard de la T2A les établissements ayant intérêt à cibler les patients les moins graves ou pour lesquels le traitement est bien standardisé (Cf. Zeynep Or et Thomas Renaud, « Principes et enjeux de la tarification à l’activité à l’hôpital », DT N°23 , Institut de Recherche et Documentation en Economie de la Santé (IRDES), mars 2009): si la T2A forfaitaire peut se défendre pour certains actes précis notamment chirurgicaux ou de jeunes patients, elle est inadaptée pour la prise en charge de maladies chroniques et des personnes âgées,
- La multiplication des actes rémunérateurs à la pertinence douteuse,
- L’endettement des établissements publics, ne pouvant se soustraire aux missions de service public, en l’absence de capacités d’autofinancement.
- La montée du burnout et du turnover des personnels en raison de l’augmentation de la productivité exigée (plus le temps d’avoir « l’orientation patient »), des non remplacements (départs à la retraite, vacances, congés maladie) et de l’absentéisme en usant ceux qui ne sont pas (encore !) en arrêt.
La situation a été résumée par le professeur André Grimaldi, ancien chef de service de diabétologie à l’hôpital Pitié-Salpêtrière à Paris, à l’origine de l’appel des 1 000 praticiens hospitaliers pour un nouvel hôpital :
« Le pouvoir des gestionnaires l’a emporté sur celui des soignants. Le business plan est passé devant le projet médical. La T2A s’est imposée non pas comme une technique adaptée à certains actes (la pose d’un pacemaker, une séance de dialyse…) mais comme un outil politique permettant de transformer l’hôpital en entreprise concurrentielle. Il ne fallait plus répondre à des besoins médicaux, mais gagner des parts de marché. Un contresens total. » (« André Grimaldi : ’Le business plan est passé devant le médical’ », Libération, 3 juillet 2018).
La ministre Agnès Buzyn, elle-même médecin, était peu avant allée dans le même sens en déclarant que :
« La tarification à l’activité (T2A) a été un des éléments dont les effets se sont révélés les plus négatifs. Les hôpitaux ont été obligés de se mettre en compétition avec d’autres acteurs sur des activités rentables. Or, le cœur de l’activité d’un hôpital, ce n’est pas ça. Aujourd’hui, des hôpitaux veulent siphonner l’activité de leurs voisins, c’est absurde et ce n’est pas sain. » (« Agnès Buzyn : ‘Chaque hôpital doit se poser la question de sa réorganisation’ », Libération, 8 avril 2018)
Le Président de la République pendant la campagne des présidentielles de 2017 avait prôné de « plafonner à 50% » cette très décriée tarification à l’activité (colloque organisé par la Mutualité française à Paris le 21 février 2017).
C’est dans la logique de cet engagement qu’une task force a été constituée sous la houlette de Jean-Marc Aubert, Haut Fonctionnaire ayant eu une expérience du secteur privé .
Pourquoi la T2A est-elle aujourd’hui mise en question, sans changer véritablement de paradigme ?
Ainsi, un nouveau rapport a été remis à la ministre Agnès Buzyn début 2019. Même s’il comporte des propositions intéressantes pour corriger les effets négatifs de la T2A, le changement de paradigme n’a pas eu lieu.
Quelles sont donc les propositions du rapport Aubert en matière de T2A ?
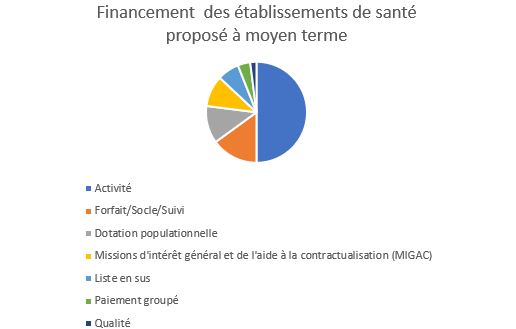
Le rapport va bien au-delà du seul sujet de la T2A qui représente finalement peu de pages. Il évoque par ailleurs la nécessité d’une régulation plus équitable de l’Objectif national de dépenses d’assurance maladie (ONDAM) et la montée en puissance des autres modes de rémunération (forfaits, dotation populationnelle, suivi, séquence de soins, qualité), précise une méthode et un calendrier à moyen terme.
Il assoit le principe de rémunération des professionnels et établissements selon un mode de paiement combiné, à flux multiples.
Pour ce qui est de la T2A stricto sensu, le rapport considère pages 20 et 21 que la T2A a permis de favoriser la réactivité du système et notamment de corriger des iniquités majeures dans l’allocation des moyens des établissements mais que, s’il est important de conserver ce mode de financement pour continuer à répondre aux besoins des patients sur des soins ponctuels, aigus et spécialisés, plusieurs évolutions sont à envisager du fait de la progression des maladies chroniques :
- d’abord en revoyant la description médicale de la T2A devrait être revue pour une meilleure pertinence et une meilleure traçabilité de la réalité des séjours ;
- ensuite en développant la réactivité et l’adaptabilité en fonction des évolutions des prises en charge ;
- enfin en changeant l’approche des tarifs des Groupe Homogène de Malades (GHM) par la prise en considération de l’objectif poursuivi et non plus du passé.
Il est préconisé (page 28) que la part de financement à l’activité soit limitée pour ne représenter à terme que 50% de l’ensemble des financements des établissements de santé, ce qui représente 10 milliards d’euros de financement.
La part financée à l’activité (T2A en MCO, DMA en SSR et prix de journée en SSR et psychiatrie privées), qui représente aujourd’hui 63 % des financements des établissements de santé, devra être ramenée à 40 milliards d’euros (50 %).
Pour le reste, selon le rapport, le financement de la qualité montera en charge pour atteindre 1,9 milliards d’euros en 2022 (2%), la part forfaitaire représentera 12 milliards d’euros (15 %), les dotations populationnelles dont la transformation de la dotation annuelle de financement (DAF) monteront à 8,7 milliards d’euros (11 %) et les paiements groupés à la séquence de soins, d’abord intra-hospitalière puis ville/hôpital s’élèveront à 3,2 milliards d’euros (4 %). A noter que les pourcentages ne correspondent pas dans la figure 4.
Au total il est prévu (dans la figure 4 page 29) de passer de 5 rubriques de financements actuellement à 7 rubriques.
Le rapport prévoit des aménagements pour les établissements de santé dans les départements d’outre-mer.
Ce rapport a le mérite d’exister, mais le changement de paradigme n’a pas eu lieu.
Pourquoi le changement de paradigme n’a finalement pas eu lieu ?
Assez vite, la FHF a publié un communiqué critique reconnaissant certes des avancées mais relevant des lacunes : l’insuffisance des propositions en matière de régulation (ONDAM) la T2A n’étant qu’un outil, la question de l’investissement hospitalier, la réduction des inégalités entre les territoires, la ventilation des enveloppes entre activités sectorisées et non sectorisées dont les obligations et les contraintes ne sont pas les mêmes.
La FEHAP a publié également un communiqué quelques jours plus tard saluant aussi les avancées mais soulevant le manque de maturité en termes de méthodologie et d’indicateurs sur la qualité pour que ce soit un critère de financement et attirant l’attention sur le risque de pénaliser les établissements les plus performants qui, ayant une marge plus faible de progression, ne bénéficieraient plus de l’enveloppe dédiée à l’amélioration.
Au-delà de ces réactions des fédérations publiques et privées, on peut déplorer plusieurs manques :
- Rien n’est fait pour simplifier le financement qui demeure avec des montages complexe qui ne sont pas un gage de clarté voire d’efficacité financière.
- La T2A, si elle diminue dans les financements, n’est pas remise en question pour remédier aux effets pervers avérés.
Quelques pistes possibles :
Une voie à explorer serait de rétablir le budget global combiné avec un déclaratif au fil de l’eau l’activité pour contrôler la consommation à bon escient du budget, ce qui n’était pas le cas avec le régime du budget global.
Une autre voie à explorer serait de limiter à deux les sources de financement :
- d’une part par un budget alloué pour le fonctionnement des établissements (salaires, achats courants) et
- d’autre part par la création d’un fonds national pour l’investissement (immobilier, matériel faisant l’objet d’un amortissement) des établissements publics ou participant au service public hospitalier sur projet avec décision motivée d’acceptation ou refus.
Les modalités de fonctionnement de l’autorité des ARS sont également marqués par une certaine forme d’opacité sur leur capacité à exercer un réel contrôle coercitif auprès de certains établissements de santé présentant de réelles défaillances dans leur pilotage budgétaire, sans pour autant être inquiétés, voire pénalisés, en continuant à se voir attribuer des financements pérennes.
Enfin, la qualité continue à être invoquée, au point d’être proposée comme critère de financement, alors qu’elle peut faire illusion dans les hôpitaux. En effet, la procédure de certification peut parfois laisser passer des actes délictuels et délictueux ne pouvant être ignorés, ce qui peut engager la crédibilité de l’établissement sur la qualité des soins et la transparence des modes de gestions financiers.
D’autant plus que certains établissements de santé sont concernés par des événements indésirables graves, aux conséquences pouvant aller jusqu’à des sanctions judiciaires, sur des faits évitables si la gouvernance était plus à même à renforcer le périmètre complexe de ses responsabilités.
Pour conclure, le rapport Aubert comporte des pistes intéressantes mais sans avoir une approche plus globale. L’approche de la task force ne semble pas prendre suffisamment la mesure des préoccupations des établissements : son approche reste encore bureaucratique et principalement comptable. Les solutions proposés par ce rapport sont-elles à la hauteur de la crise actuelle des hôpitaux ? D’autres pistes devront sans doute être explorées rapidement pour relever ces défis prioritaires.
Pour aller plus loin :
Task Force « Réforme du Financement du système de santé » : Réformes des modes
de financement et de régulation
ATIH : Agence Technique de l’Information Hospitalière
La Tarification à l’Activité (Direction de l’information légale et administrative)
Le Financement des établissements de Santé
Délégation Nationale à la Lutte contre la Fraude (Rapport 2017)
Tarification à l’Activité et management hospitalier, vers de nouveaux défis
Nous remercions vivement Jérôme Turquey (Dirigeant – SAS Qualitiges, Formateur dans le réseau Ad’Missons, Conseil en management et gouvernance, Ambassadeur Metz Métropole) , pour partager son expertise professionnelle en proposant de rédiger des articles sur le management de la qualité , pour nos fidèles lecteurs de www.managersante
Et suivez l’actualité sur www.managersante.com,
Officiel du Salon Européen Paris Healtcare Week 2019
Paris-Porte de Versailles [#PHW19] du 21>23 Mai 2019