Nouvel article de Loïc MARTIN, Infirmier, Maître de conférence en sciences infirmières et en Sciences de l’éducation et de la formation, UFR santé, Laboratoire Cirnef UR 7454, université Rouen Normandie, auteur, conférencier et membre expert sur ManagerSante.Com.
Résumé : Considéré comme une compétence centrale et une priorité d’enseignement pour la discipline infirmière, le raisonnement clinique infirmier apparait être un objet de recherche particulièrement pertinent dans un système de santé en transformation constante où les contours des métiers des infirmiers évoluent fortement. Après un état de la littérature qui souligne la complexité de ce processus et qui nous informe du manque de normes dans son enseignement, cet article propose de présenter une recherche exploratoire basée prioritairement sur un questionnaire adressé à des enseignants-formateurs exerçant en Belgique et en France pour identifier des données probantes en lien avec les difficultés d’enseigner le raisonnement clinique infirmier. Ces premiers résultats exploratoires, dans la lignée des études récentes sur ce sujet, apporteront des données complémentaires qui pourront permettre de mettre en œuvre une étude d’une plus grande envergure au niveau européen dans trois pays francophones : la Belgique, la France et la Suisse.
Mots-clés : raisonnement clinique infirmier, enseignement, recherche exploratoire
Remerciements : au groupe européen de réflexion sur les difficultés d’enseignement du raisonnement clinique infirmier.
Il est composé de Cécile Gaillet et d’Isabelle De Geest (en Belgique) de Sarra Harigua et Sylvain Bolloré (en Suisse) et de Céline Pommier, Mathilde Garry-Bruneau, Delphine Guyet, Sonia Guillouet, Nicolas Guirimand, Laurent Poiroux et Loïc Martin (en France).
Introduction problématique : le raisonnement clinique Infirmier, un processus difficile à enseigner
Dans un contexte, d’une part, de réingénierie de la formation infirmière en France initiée depuis novembre 2023, et d’autre part, de développement des sciences infirmières avec la création du Conseil National des Universités (CNU) 92 en 2019 et l’émergence des maîtres de conférences de cette discipline, l’enseignement du raisonnement clinique infirmier devient un sujet essentiel à traiter et à étudier de manière plus approfondie.
S’il est considéré comme une compétence centrale de la profession et de la pratique infirmière (Beauchamp et al., 2021; Côté & St-Cyr Tribble, 2012; Higgs et al., 2019; Martin, 2023) et des autres professions de santé, comme les médecins (Daniel et al., 2019; Huesmann et al., 2023; Sudacka et al., 2021), mais aussi comme une priorité d’enseignement pour les formations en santé (Gonzalez, 2018; Mohammadi‐Shahboulaghi et al., 2021), il n’en demeure pas moins complexe à enseigner (Gonzalez, 2018) compte tenu de ses composantes abstraites et peu visibles pour un étudiant infirmier (Parodis et al., 2021; Pedarribes & Lefeuvre, 2014).
En effet, malgré des définitions proposées dans la littérature comme celle de Charlin et al. (2003) où le raisonnement clinique correspond à une « activité intellectuelle qui synthétise l’information obtenue à partir de la situation clinique, qui l’intègre aux connaissances et aux expériences antérieures et l’utilise pour prendre des décisions de diagnostic et de prise en charge du patient » (p.42), de nombreux auteurs soulignent cependant qu’il y a peu d’accord sur une définition précise (Durning et al., 2013; Holder, 2018; M. E. Young et al., 2020) et son contenu peut varier considérablement (Daniel et al., 2019). Sa terminologie n’est d’ailleurs pas consensuelle, elle est utilisée de manière interchangeable avec d’autres termes similaires tels que le raisonnement diagnostic, la pensée critique, la résolution de problèmes, l’heuristique, le jugement clinique et la prise de décision clinique (Côté & St-Cyr Tribble, 2012; Holder, 2018; Koufidis et al., 2021; Nagels, 2017).
Il est ainsi considéré comme un processus d’une grande complexité (Côté & St-Cyr Tribble, 2012; Sudacka et al., 2021), non homogène (M. Young et al., 2019), multidimensionnel et le plus souvent invisible (Psiuk, 2019), mais également décrit comme un phénomène de boîte noire puisqu’il implique des opérations cognitives conscientes et inconscientes qui sont dépendantes des facteurs contextuels (Daniel et al., 2019; Parodis et al., 2021).
Si Parodis et al. (2021) nous informe qu’il manque des normes à cet enseignement, Gonzalez & Nielsen (2024) ajoutent qu’il existe jusqu’à neuf stratégies d’enseignement du raisonnement clinique souvent combinées. Pourtant, Belpaume (2009) et Nagels (2017) soulignent que son enseignement, en France, est majoritairement linéaire et qu’il s’appuie essentiellement sur le modèle conceptuel de Virginia Henderson, notamment dans le cadre du recueil de données, ce qui semble démontrer une méconnaissance des modèles conceptuels et des théories de soins, qui font parties des attributs du raisonnement clinique (Martin, 2023). Pourtant, il semble nécessaire, d’une part, d’utiliser différentes stratégies d’enseignement pour améliorer le processus du raisonnement clinique : stimuler sa pensée critique, améliorer la pose de diagnostic, affiner son jugement clinique et renforcer sa prise de décision (Giuffrida et al., 2023), et d’autre part, de trouver une cohérence entre les perspectives théoriques sur le développement du raisonnement clinique et les méthodologies (Menezes et al., 2015). En outre, Sudacka et al. (2021) ont identifié récemment trois grandes catégories d’obstacles spécifiques qui affinent ce constat de la complexité d’enseigner le raisonnement clinique :
- Au niveau du processus d’enseignement : un manque d’enseignants qualifiés et une tendance à recourir à des méthodes pédagogiques inappropriées sans directives claires. Les enseignants ayant tendance à reproduire les méthodes qui leur ont été enseignées ;
- Au niveau culturel : une mise en évidence d’une résistance au changement, souvent due à la difficulté de percevoir des preuves tangibles de l’efficacité des nouvelles pratiques, ou encore à un « syndrome de l’invention », c’est-à-dire une tendance à éviter de changer les pratiques non conçues personnellement. Les auteurs mentionnent également l’absence d’une culture de l’erreur pourtant essentielle pour apprendre, analyser et accepter les faiblesses afin d’améliorer les pratiques. Ils observent aussi une réticence des enseignants expérimentés à remettre en question leur manière d’enseigner, par crainte de voir leurs erreurs exposées et leur autorité contestée.
- Au niveau du concept du raisonnement clinique lui-même, les auteurs décrivent un manque de sensibilisation des formateurs à la théorie du raisonnement clinique et à son importance dans les milieux académiques et cliniques. Beaucoup d’enseignants utilisent le raisonnement clinique de manière intuitive, sans le reconnaître comme une compétence spécifique, et sont souvent surpris par sa complexité lorsqu’il s’agit de l’enseigner.
Suite à ce premier état de la littérature, et avant de s’engager dans une recherche plus conséquente au niveau européen qui questionnerait les obstacles à l’enseignement du raisonnement clinique infirmier, nous avons souhaité, nous appuyé sur deux recherches exploratoires pour apporter des éléments complémentaires à cette problématique. Tout d’abord, nous souhaitons revenir sur une première recherche réalisée il y a quelques années dans le cadre d’un master, qui renforce les constatations des études précédemment citées. Enfin, nous proposons de faire émerger des résultats d’une seconde étude réalisée en Belgique et en France au décours de conférences et/ou de temps accompagnement des équipes pédagogiques sur le sujet de l’enseignement du raisonnement clinique infirmier.
Deux recherches exploratoires pour affiner les causes des difficultés d’enseignements du raisonnement clinique
Recherche exploratoire N°1 dans le cadre d’un master recherche
Dès 2013, quatre ans après la réingénierie de la formation infirmière de 2009, nous nous intéressions à l’enseignement du raisonnement clinique IDE dans le cadre d’un master de recherche en sciences de l’éducation et de la formation. Dans ce cadre, nous avons réalisé une étude descriptive qualitative basée sur 12 entretiens semi-dirigés, sur une durée de quatre mois, auprès de cadres de santé formateurs (CSF)[1] dans trois IFSI de la région Normandie.
Cette étude a permis de mettre en avant différentes données significatives sur le raisonnement clinique infirmier que nous proposons de détailler ci-dessous : la complexité à l’enseigner, les difficultés liées au vocabulaire et à des confusions dans son usage et enfin des freins identifiés à l’enseignement du raisonnement clinique infirmier.
- Il est complexe à enseigner
La totalité des formateurs précisent qu’il est complexe à enseigner.
- Une terminologie qui pose problème
Si dans le référentiel de 2009, le terme de démarche de soin est remplacé par le terme de démarche clinique, la quasi-totalité des douze cadres de santé formateurs (CSF) interviewés (11/12) utilisent encore le terme de démarche de soin. Ils le justifient en précisant notamment « que nous si on n’utilise pas cette notion là [2] à l’IFSI, les étudiants vont être complètement perdu », car « sur le terrain les infirmières (…) vont plus parler de démarche de soins ». Sept CSF soulignent des différences entre de nombreux acteurs quant à l’utilisation d’une terminologie commune notamment entre les formateurs au sein des instituts de formation. Un formateur souligne : « les uns et les autres, on n’utilise pas forcément les même mots (…) on ne s’est pas mis d’accord ». Cinq d’entre eux mettent en avant ce manque de cohésion qui peut avoir un impact sur l’apprentissage des étudiants comme l’aborde un formateur : « on explique avec nos mots et parfois les étudiants, disent bah oui vous ne dites pas la même chose que Mme Intel, vous êtes contradictoire ».
- Une confusion entre les différents termes et une complexité à se les approprier
Si neuf CFS précisent qu’il y a une différence entre la démarche de soin et de la démarche clinique, l’analyse du discours montre une relative confusion dans l’utilisation ce cette terminologie, puisqu’au final, quatre formateurs disent que la démarche clinique est synonyme de démarche de soins. L’un des CSF explique que « pour simplifier les choses, on a fait le choix de leur parler de démarche clinique ou de démarche de soins en leur disant que c’était la même chose ». Pour un autre « démarche de soins et démarche clinique, je ne fais pas de différence ». Deux formateurs vont même à considérer que la définition de la démarche clinique correspond à celle du raisonnement clinique : « entre raisonnement et démarche clinique si j’utilise les mêmes termes, c’est que je ne fais pas de différence ».
A l’époque, pour cinq CSF, cette évolution de terminologie par rapport au référentiel précédent de 1992 est source de complexité pour se l’approprier. Pour un, « la démarche clinique c’est un mot qui est compliqué, qu’il est peut-être mal défini et que ça rend les choses peu lisibles ». Il souligne qu’il « ne sait pas non plus trop quoi y mettre. Est-ce que c’est de la démarche de soins, de la démarche clinique ? Parce que les mots utilisés dans le référentiel sont un peu différents selon les UE qui concernent le raisonnement clinique, donc c’est vrai que ça ne permet pas d’être clair sur la question ».
- Des freins à l’enseignement du raisonnement clinique
Si les CSF soulignent des facteurs facilitant l’enseignement du raisonnement clinique (proposer un enseignement progressif en s’appuyant sur les unités d’intégration et l’utilisation d’une diversité des méthodes ; aider à comprendre son intérêt, travailler sur l’observation et la qualité du recueil de données, utiliser l’enseignement clinique), ils mettent en avant des facteurs qui freinent l’enseignement du raisonnement clinique :
- Un processus cognitif très individuel chez les étudiants (n=8) ;
- Des disparités lors de l’enseignement entre les CSF (n=7) ;
- Une maîtrise et une compréhension difficile par le CSF (n=7) et in fine une transmission complexe à mettre en œuvre auprès des étudiants (n=3) ;
Enfin, il est nécessaire de retenir lors de ces entretiens l’expression faible, de la part des formateurs (n=2/12), de l’importance du raisonnement clinique dans le référentiel de 2009, alors qu’il est considéré comme la colonne vertébrale de cette formation infirmière.
Recherche exploratoire N°2 basée sur des questionnaires adressés en amont de conférences et/ou de formations continues sur l’enseignement du raisonnement clinique destinés aux formateurs en soins infirmiers
En prenant appui sur le premier travail exploratoire et des échanges informelles réalisées avec des cadres de santé formateurs et des directeurs d’IFSI qui soulignaient un constat relativement similaire à l’étude de 2013, nous avons décidé de proposer des questionnaires en ligne en amont de conférences, de colloques ou de formations continues destinés aux formateurs d’instituts de formation paramédicaux sur le sujet de l’enseignement du raisonnement clinique, afin de recueillir des éléments complémentaires cet enseignement.
Cette recherche exploratoire s’est centrée sur deux pays européens : la France et la Belgique. Sur ces pays, 162 professionnels de la formation ont répondu à ces questionnaires entre juin et décembre 2023 : 99 pour la France sur 2 lieux et 63 pour la Belgique sur 2 lieux.
Synthèse des principaux résultats :
Nous proposons une extraction et une présentation globalisée des principaux résultats, en s’axant sur les difficultés à enseigner le raisonnement clinique, les principaux freins et facilitateurs à son enseignement et enfin le sentiment de facilité à enseigner le raisonnement clinique infirmiers en référence à ses attributs.
- Difficultés à enseigner le raisonnement clinique
Comme le souligne l’état de la littérature, l’enseignement du raisonnement clinique apparait « plutôt difficile » pour près de 45% des formateurs et près de 31% exprime qu’il est « ni facile, ni difficile » à enseigner contre à peine 27% qui précisent qu’il est « plutôt facile » à enseigner.
Si 81% des formateurs s’estiment compétents pour enseigner le raisonnement clinique, le sentiment de compétence est en moyenne de 3,4 sur échelle de Likert à 5 niveaux [3].
- Principaux freins et facilitateurs à l’enseignement du raisonnement clinique
En regroupant l’ensemble des réponses, nous pouvons identifier chez les formateurs les principales difficultés et les facilitateurs à l’enseignement du raisonnement clinique. 112 freins ont été exprimés et 172 facilitateurs de l’enseignement du raisonnement clinique. Nous présenterons dans un premier temps les principaux freins et dans un second temps les facilitateurs à l’enseignement du raisonnement clinique.
Les principaux freins à l’enseignement du raisonnement clinique
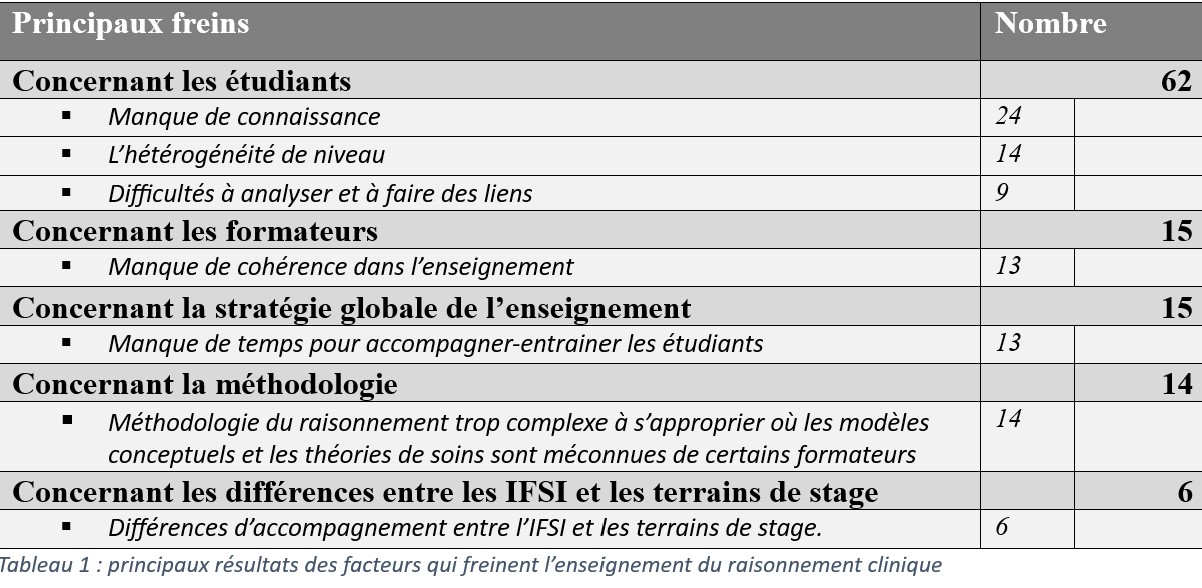
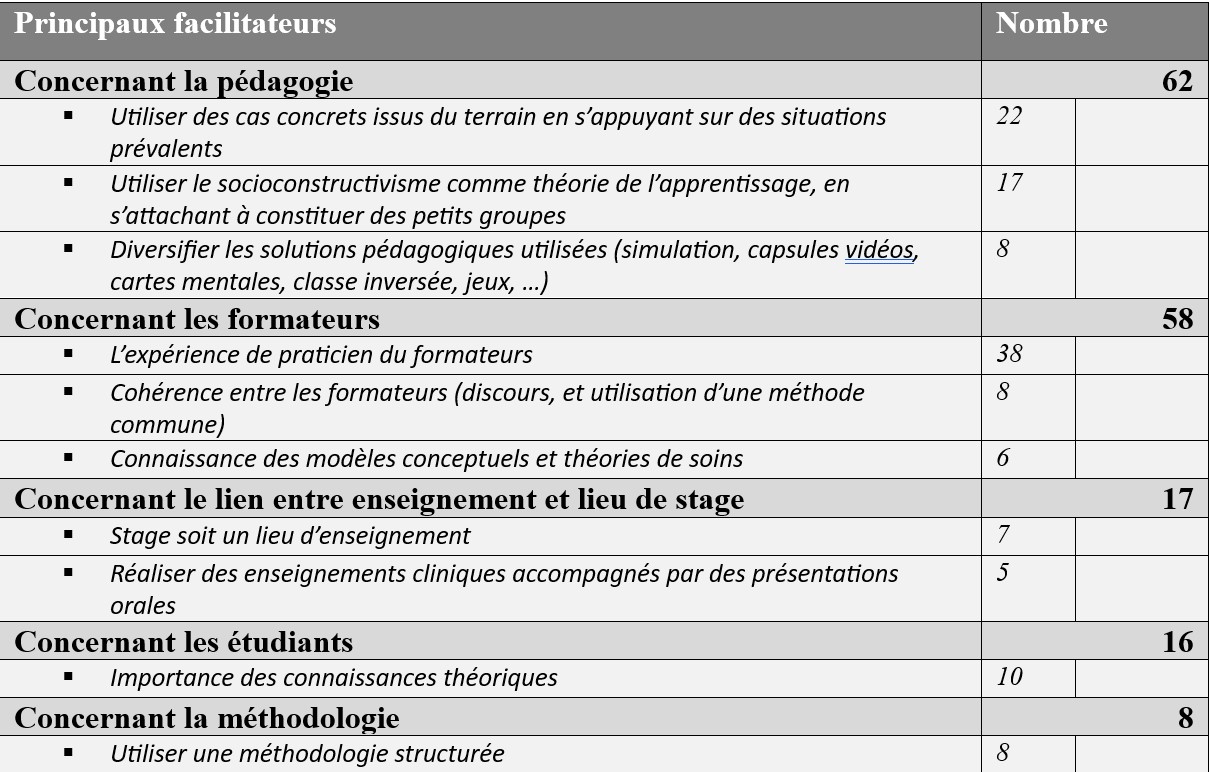
Sur les 112 freins exprimés (cf. figure N°1), plus de 55 % (62 freins exprimés) sont centrés sur l’étudiants. Sur ces freins, nous pouvons en retenir trois :
-En priorité, le manque de connaissances des étudiants (n=24/62) lors de l’enseignement du raisonnement clinique.
-Ensuite, l’hétérogénéité du niveau des étudiants est également source de complexité (n=14).
-Enfin, les formateurs estiment que les difficultés des étudiants à analyser et à faire des liens sont également problématiques (n=9).
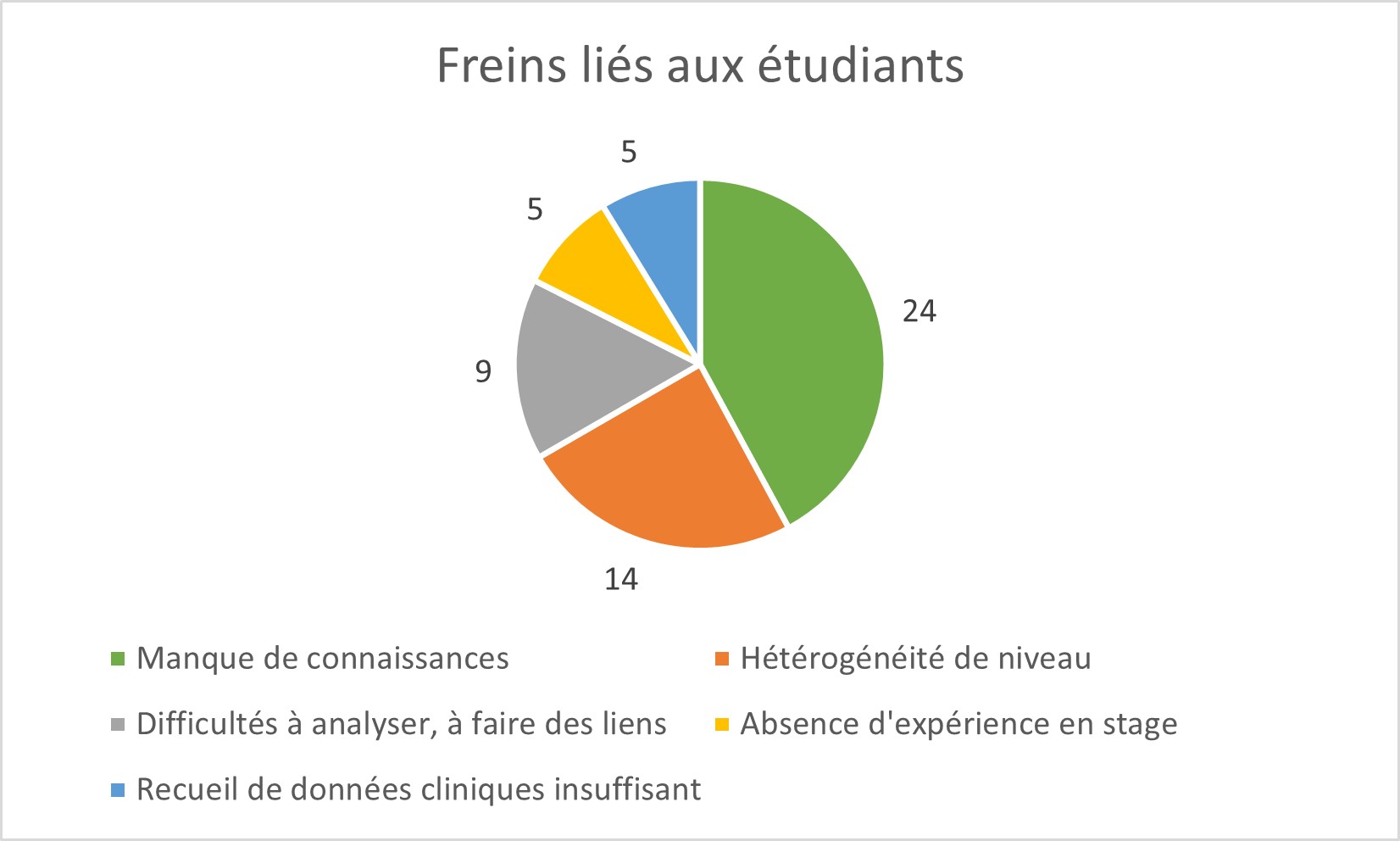
Figure 1 : freins liés aux étudiants lors de l’enseignement du raisonnement clinique
Pour les autres principales catégories de freins liées à l’enseignement du raisonnement clinique, 15 concernent les formateurs (figure 2). Nous retrouvons, tout d’abord, un manque de cohérence dans l’enseignement (cité 13 fois/15), ensuite au même niveau, des freins liés à la stratégie globale de l’enseignement où le manque de temps pour accompagner et entrainer les étudiants (cité 13 fois).
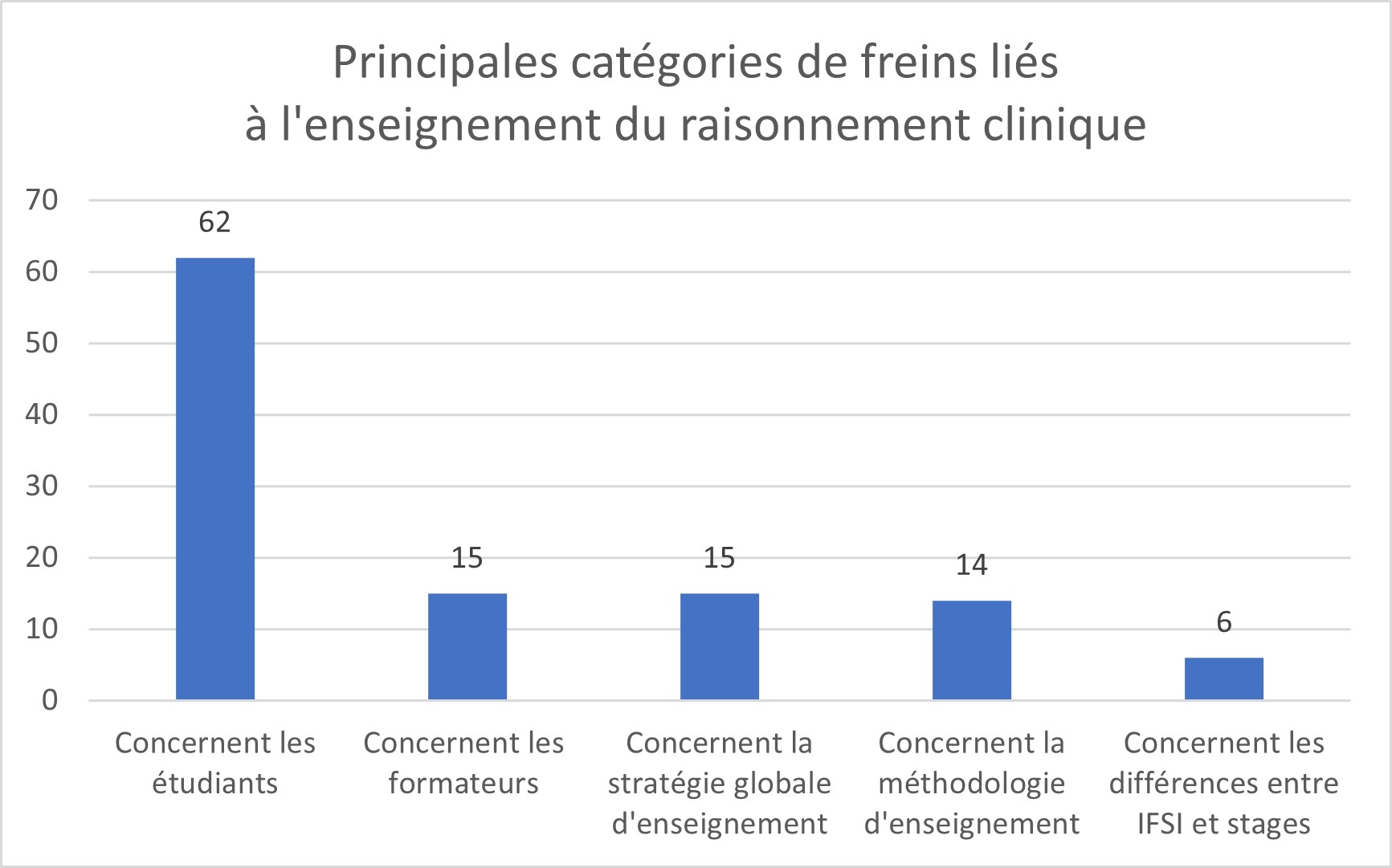
Figure 2 : Principales catégories de freins liés à l’enseignement du raisonnement clinique
Enfin, 14 réponses mettent en avant une méthodologie du raisonnement trop complexe à s’approprier où les modèles conceptuels et les théories de soins sont méconnus de certains formateurs, ainsi qu’une différence d’accompagnement entre l’IFSI et les terrains de stage (citée 6 fois) (cf. tableau N°1).
Les principaux facilitateurs à l’enseignement du raisonnement clinique
L’expression des facilitateurs par les formateurs est nettement plus importante que les freins identifiés précédemment, avec 172 facilitateurs cités contre 112 freins.
Nous retenons deux grandes catégories de facilitateurs : la première concerne la pédagogie (n=62) et la seconde, les formateurs (n=58) (figure 3).
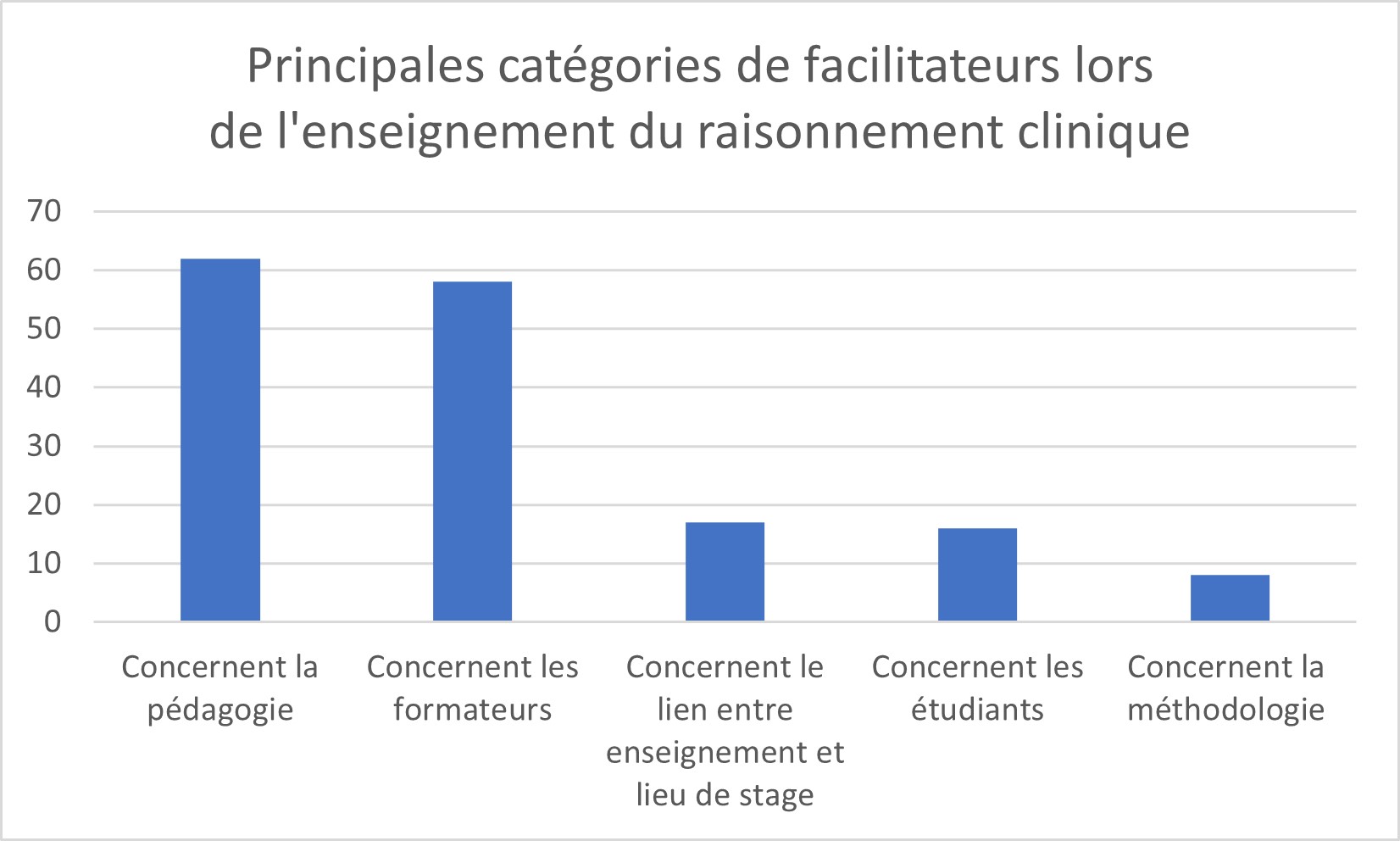
Figure 3 : Principales catégories de facilitateurs lors de l’enseignement du raisonnement clinique
Concernant la pédagogie, nous retenons quatre facilitateurs : la nécessité d’utiliser des cas concrets issus du terrain en s’appuyant sur des situations prévalentes (n=22) ; l’utilisation du socioconstructivisme comme théorie de l’apprentissage, en s’attachant à constituer des petits groupes (n=17) et la nécessité de diversifier les solutions pédagogiques (simulation, capsules vidéos, cartes mentales, classe inversée, jeux, …) (n=8) (figure 4).
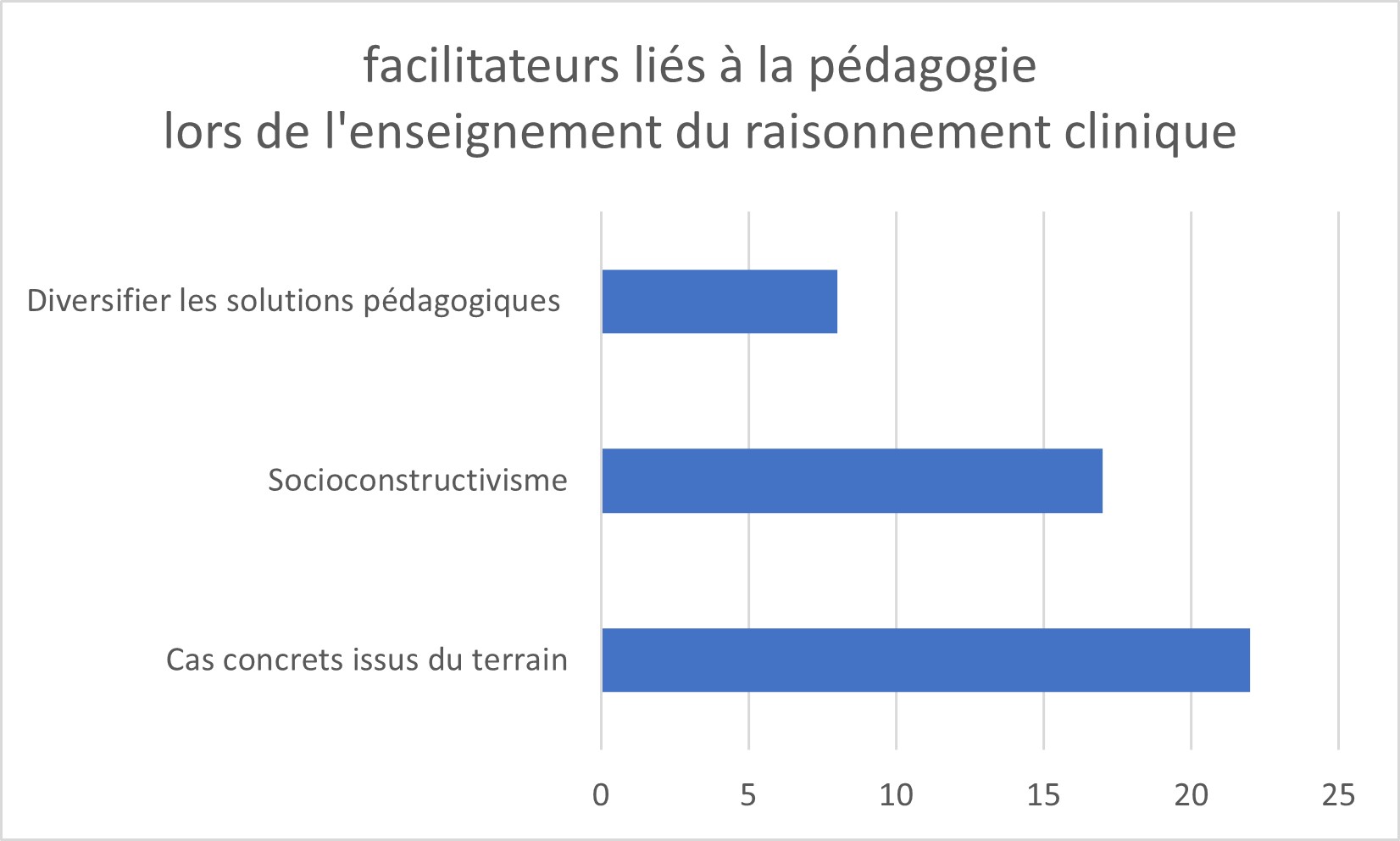
Figure 4 : facilitateurs liés à la pédagogie lors de l’enseignement du raisonnement clinique
Au sujet des facilitateurs liés aux formateurs, trois émergent : majoritairement, l’expérience de praticien du formateur (n=38/58) ; ensuite l’importance de la cohérence entre les formateurs, notamment dans leur discours et l’utilisation d’une méthodologie commune (n=8) et enfin une connaissance des modèles conceptuels-théories de soins (n=6) (figure 5).
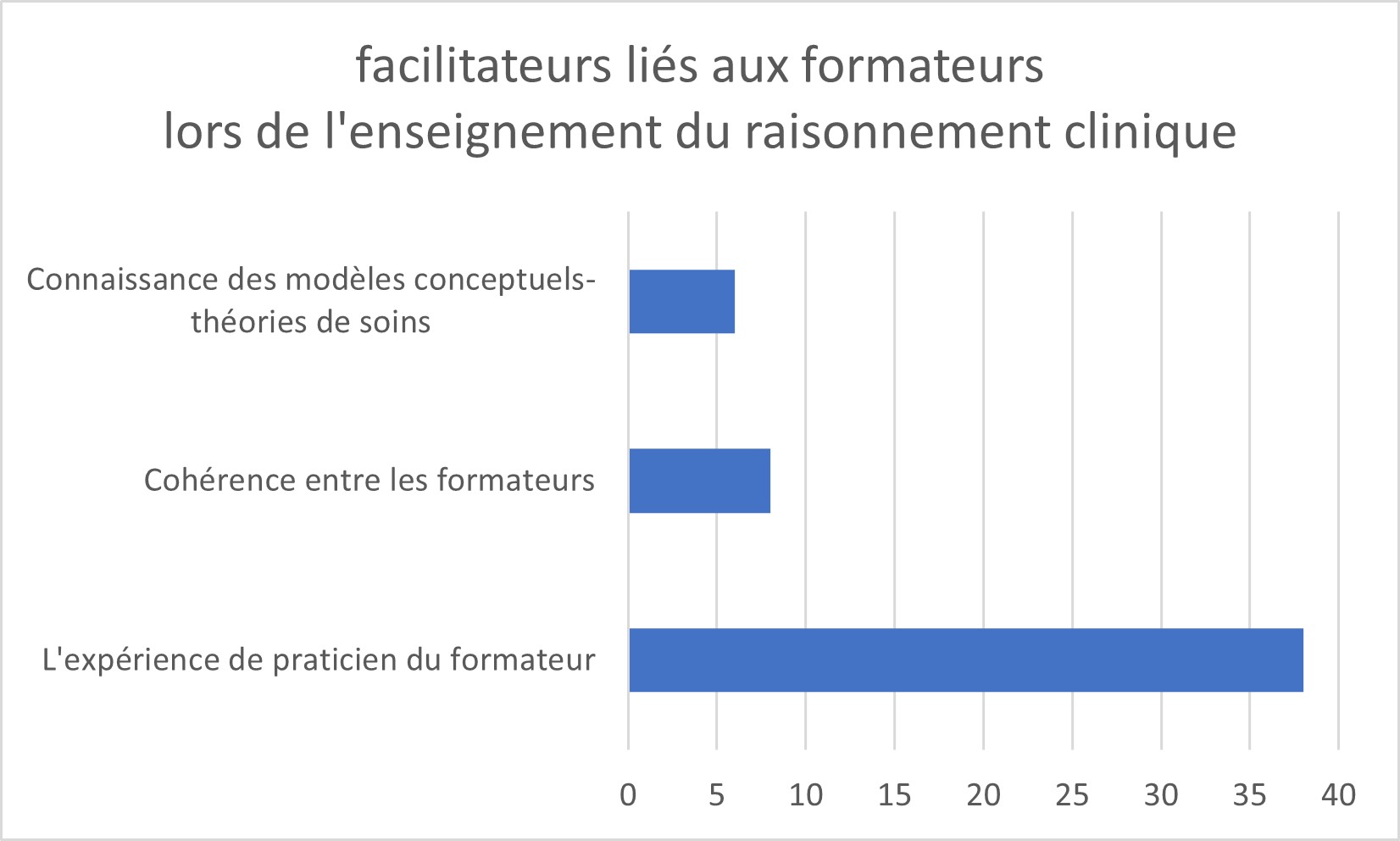
Figure 5 : facilitateurs liés à aux formateurs lors de l’enseignement du raisonnement clinique
Sur le sujet de la cohérence entre les formateurs, il est intéressant de relever à nouveau une relative confusion dans l’usage des différentes terminologies liées au raisonnement clinique. En effet, 12% des formateurs estiment que « la démarche clinique est synonyme de démarche de soin » ; 18% précisent que « la démarche clinique est différente de la démarche de soin, mais qu’ils ne pourraient pas réellement l’expliquer » ; 12% expliquent que « le raisonnement clinique est synonyme de démarche clinique » et que 21% nous informent que « le raisonnement clinique est différent de la démarche clinique, mais qu’il ne pourrait pas réellement l’expliquer ». C’est résultat sont en équation de la recherche qui date pourtant d’il y a plus d’une dizaine d’années.
Ensuite, le lien entre enseignement et lieu de stage apparait 17 fois (cf. tableau. Nous retrouvons textuellement la nécessité que les stages soit un lieu d’enseignement (n=7) et aussi une nécessité de réaliser sur le stage des enseignements cliniques accompagnés par des présentations orales (n=5). Presque au même niveau que le lien entre enseignement et lieu de stage, une catégorie centrée sur les étudiants émerge à hauteur de 16 expressions. Au sein de cette dernière nous retrouvons essentiellement l’importance des connaissances théoriques (n=10).
Enfin, les derniers point sont plus hétérogènes dans leur expression. Nous pouvons souligner cependant, l’importance d’utiliser une méthodologie structurée (n=8).
- Quel sentiment de facilité à enseigner le raisonnement clinique infirmier en référence à ses attributs
Au-delà des freins et des facteurs qui facilitent l’enseignement du raisonnement clinique infirmier, notre recherche exploratoire a permis aussi de questionner, d’une part, la connaissance des différents attributs de la part des formateurs, et d’autre part, le sentiment de facilité des cadres à enseigner le raisonnement clinique à travers six attributs constituant le raisonnement clinique infirmier.
Concernant la connaissance des attributs du raisonnement clinique infirmier
Pour interroger les formateurs, nous nous sommes appuyés sur les attributs identifiés, d’une part, par Psiuk (2019), et d’autre part, ceux complétés par Martin (2023) en passant de 4 à 6 attributs-piliers que nous schématisons ci-dessous (cf. figure N°5).
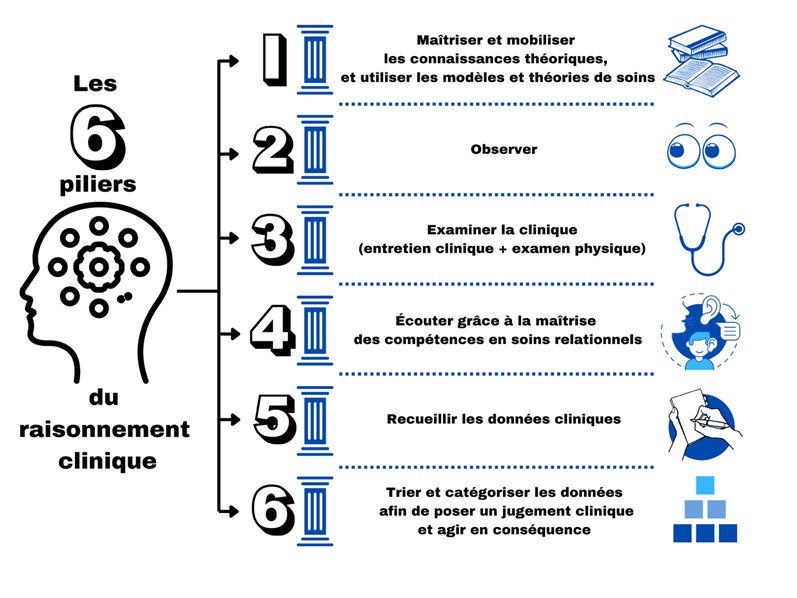
Figure 5 : les 6 piliers du raisonnement clinique (Martin, 2023)
Le questionnaire a permis de mettre en évidence que :
- 58% des formateurs ne connaissent pas les attributs du raisonnement clinique
- 63% des formateurs n’utilisent pas les attributs du raisonnement clinique pour structurer leur enseignement de la démarche et du raisonnement clinique.
Concernant le sentiment de facilité des cadres à enseigner le raisonnement clinique à travers ses différents attributs
Pour questionner l’enseignement de chaque attribut du raisonnement clinique infirmier, nous avons utilisé une échelle de Likert à 5 niveaux [4].
Afin d’identifier plus largement les grandes tendances, nous avons constitué trois blocs de réponses. Le premier le bloc est constitué des réponses « ni difficile, ni facile ». Le second bloc « difficile » regroupe les réponses « tout à fait difficile » et « difficile ». Enfin, un dernier bloc « facile » intègre les réponses « tout à fait facile » et facile » (cf. figure N°6).
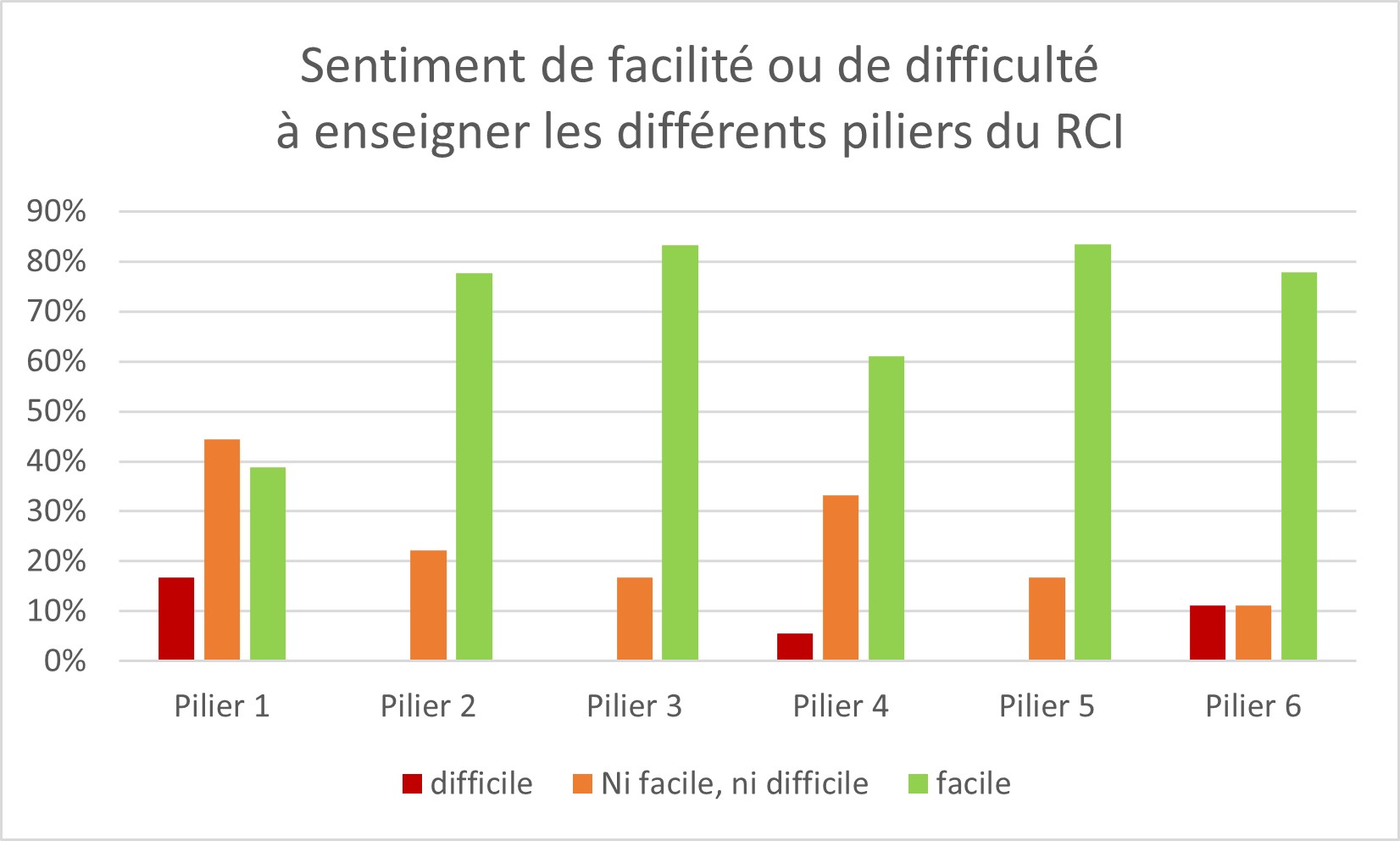
Figure 6 : Sentiment de facilité ou de difficulté à enseigner les différents attributs-piliers du raisonnement clinique infirmier
Parmi les six attributs, le premier « maitriser et mobiliser les connaissances théoriques et utiliser les modèles et théories de soins » est identifié comme celui le plus difficile à enseigner. En effet, près de 45% estiment que « c’est ni facile, ni difficile » d’enseigner ce pilier, près 17% estiment que c’est difficile et 39% plutôt facile, contrairement aux autres piliers où majoritairement les 60% sont dépassées et peuvent même atteindre plus de 80%.
Cette difficulté est bien en lien avec une partie des freins exprimés par les formateurs qui soulignent le manque de connaissances théoriques chez les étudiants, mais également une difficulté à s’approprier les modèles conceptuels et théories de soins. D’ailleurs sur ce sujet, ils sont 18% à « ne pas savoir différencier « théorie de soin » et « modèle conceptuel » et 47% à préciser « ne pas savoir grand-chose sur les théories de soins et les modèles conceptuels, mais cependant qu’ils seraient intéressés pour monter en compétence sur ce sujet ». Comme nous allons le souligner dans la conclusion, ce dernier point peut être inspirant pour proposer un cadre d’enseignement aux formateurs.
Conclusion et perspectives :
Ce travail, s’appuyant sur deux études exploratoires, accentue les constats proposés au sein de la littérature. Sans aucun doute l’enseignement du raisonnement clinique infirmier est complexe et les formateurs précisent que leur sentiment de compétence pour le mettre en œuvre n’est ni positif, ni négatif. Les causes sont multifactorielles et ne peuvent se considérer seulement sous un angle ontosystémique. Si la confusion dans l’usage de la terminologie est bien une réalité, nous retrouvons également d’autres freins à son enseignement. Lorsque les formateurs se centrent sur l’étudiant, ils estiment qu’étant donné la particularité du processus cognitif de ce dernier est très individuel, l’accompagnement à l’apprentissage du raisonnement clinique infirmier est plus ardu. S’ajoute à cela un manque de connaissances théoriques des étudiants pour différencier le sain du pathologique dans l’identification des problématiques de santé. Pour le collectif-formateurs, leur manque de cohérence ainsi que des lacunes dans l’usage d’une méthodologie structuré où la méconnaissance des attributs du raisonnement clinique et des modèles conceptuels et des théories de soins sont largement soulignée, impactent négativement l’enseignement du raisonnement clinique infirmier.
Ces premiers résultats nous encouragent à proposer d’ici quelques mois, grâce à un collectif européen de professionnels de l’enseignement, une étude plus ambitieuse basée sur un questionnaire en ligne aux enseignants-formateurs de Belgique, France et Suisse. Il nous permettra de recueillir des données précises et originales, encore peu publiées sur les difficultés de l’enseignement du raisonnement clinique infirmier en Europe francophone.
Notes :
Références bibliographiques :
- Beauchamp, J., Lalonde, M., Fournier, V., Mehiz, S., Pedrotti, M., Michel, I., Godbout, P., Simoneau, I., & Lasater, K. (2021). Traduction et adaptation en langue française du Lasater Clinical Judgment Rubric : Une étude multicentrique. Quality Advancement in Nursing Education – Avancées En Formation Infirmière, 7(2). https://doi.org/10.17483/2368-6669.1277
- Belpaume, C. (2009). Accompagner l’apprentissage du raisonnement clinique en soins infirmiers: Recherche en soins infirmiers, N° 99(4), 43‑74. https://doi.org/10.3917/rsi.099.0043
- Charlin, B., Bordage, G., & Van Der Vleuten, C. (2003). L’évaluation du raisonnement clinique. Pédagogie Médicale, 4(1), 42‑52. https://doi.org/10.1051/pmed:2003015
- Côté, S., & St-Cyr Tribble, D. (2012). Le raisonnement clinique des infirmières, analyse de concept: Recherche en soins infirmiers, N° 111(4), 13‑21. https://doi.org/10.3917/rsi.111.0013
- Daniel, M., Rencic, J., Durning, S. J., Holmboe, E., Santen, S. A., Lang, V., Ratcliffe, T., Gordon, D., Heist, B., Lubarsky, S., Estrada, C. A., Ballard, T., Artino, A. R., Sergio Da Silva, A., Cleary, T., Stojan, J., & Gruppen, L. D. (2019). Clinical Reasoning Assessment Methods : A Scoping Review and Practical Guidance. Academic Medicine, 94(6), 902‑912. https://doi.org/10.1097/ACM.0000000000002618
- Durning, S. J., Artino, A. R., Schuwirth, L., & Van Der Vleuten, C. (2013). Clarifying Assumptions to Enhance Our Understanding and Assessment of Clinical Reasoning: Academic Medicine, 88(4), 442‑448. https://doi.org/10.1097/ACM.0b013e3182851b5b
- Giuffrida, S., Silano, V., Ramacciati, N., Prandi, C., Baldon, A., & Bianchi, M. (2023). Teaching strategies of clinical reasoning in advanced nursing clinical practice : A scoping review. Nurse Education in Practice, 67, 103548. https://doi.org/10.1016/j.nepr.2023.103548
- Gonzalez, L. (2018). Teaching Clinical Reasoning Piece by Piece : A Clinical Reasoning Concept-Based Learning Method. Journal of Nursing Education, 57(12), 727‑735. https://doi.org/10.3928/01484834-20181119-05
- Gonzalez, L., & Nielsen, A. (2024). An integrative review of teaching strategies to support clinical judgment development in clinical education for nurses. Nurse Education Today, 133, 106047. https://doi.org/10.1016/j.nedt.2023.106047
- Higgs, J., Jensen, G. M., Loftus, S., & Christensen, N. (Éds.). (2019). Clinical reasoning in the health professions (Fourth edition). Elsevier.
- Holder, A. G. (2018). Clinical Reasoning : A State of the Science Report. International Journal of Nursing Education Scholarship, 15(1). https://doi.org/10.1515/ijnes-2016-0024
- Huesmann, L., Sudacka, M., Durning, S. J., Georg, C., Huwendiek, S., Kononowicz, A. A., Schlegel, C., & Hege, I. (2023). Clinical reasoning : What do nurses, physicians, and students reason about. Journal of Interprofessional Care, 37(6), 990‑998. https://doi.org/10.1080/13561820.2023.2208605
- Koufidis, C., Manninen, K., Nieminen, J., Wohlin, M., & Silén, C. (2021). Unravelling the polyphony in clinical reasoning research in medical education. Journal of Evaluation in Clinical Practice, 27(2), 438‑450. https://doi.org/10.1111/jep.13432
- Martin, L. (2023). Le raisonnement clinique : Guide méthodologique infirmier (2e éd). Elsevier Masson.
- Menezes, S. S. C. D., Corrêa, C. G., Silva, R. D. C. G. E., & Cruz, D. D. A. M. L. D. (2015). Clinical reasoning in undergraduate nursing education : A scoping review. Revista da Escola de Enfermagem da USP, 49(6), 1032‑1039. https://doi.org/10.1590/S0080-623420150000600021
- Mohammadi‐Shahboulaghi, F., Khankeh, H., & HosseinZadeh, T. (2021). Clinical reasoning in nursing students : A concept analysis. Nursing Forum, 56(4), 1008‑1014. https://doi.org/10.1111/nuf.12628
- Nagels, M. (2017). Le jugement clinique est un schème. Propositions conceptuelles et perspectives en formation: Recherche en soins infirmiers, N° 129(2), 6‑17. https://doi.org/10.3917/rsi.129.0006
- Parodis, I., Andersson, L., Durning, S. J., Hege, I., Knez, J., Kononowicz, A. A., Lidskog, M., Petreski, T., Szopa, M., & Edelbring, S. (2021). Clinical Reasoning Needs to Be Explicitly Addressed in Health Professions Curricula : Recommendations from a European Consortium. International Journal of Environmental Research and Public Health, 18(21), 11202. https://doi.org/10.3390/ijerph182111202
- Pedarribes, G., & Lefeuvre, G. (2014). L’analyse des compétences infirmières lors d’une situation d’évaluation clinique et de diagnostic: Santé Publique, 26(5), 627‑637. https://doi.org/10.3917/spub.145.0627
- Psiuk, T. (2019). L’apprentissage du raisonnement clinique : Concepts fondamentaux, contexte et processus d’apprentissage. De Boeck Superieur.
- Sudacka, M., Adler, M., Durning, S. J., Edelbring, S., Frankowska, A., Hartmann, D., Hege, I., Huwendiek, S., Sobočan, M., Thiessen, N., Wagner, F. L., & Kononowicz, A. A. (2021). Why is it so difficult to implement a longitudinal clinical reasoning curriculum? A multicenter interview study on the barriers perceived by European health professions educators. BMC Medical Education, 21(1), 575. https://doi.org/10.1186/s12909-021-02960-w
- Young, M. E., Thomas, A., Lubarsky, S., Gordon, D., Gruppen, L. D., Rencic, J., Ballard, T., Holmboe, E., Da Silva, A., Ratcliffe, T., Schuwirth, L., Dory, V., & Durning, S. J. (2020). Mapping clinical reasoning literature across the health professions : A scoping review. BMC Medical Education, 20(1), 107. https://doi.org/10.1186/s12909-020-02012-9
- Young, M., Thomas, A., Gordon, D., Gruppen, L., Lubarsky, S., Rencic, J., Ballard, T., Holmboe, E., Da Silva, A., Ratcliffe, T., Schuwirth, L., & Durning, S. J. (2019). The terminology of clinical reasoning in health professions education : Implications and considerations. Medical Teacher, 41(11), 1277‑1284. https://doi.org/10.1080/0142159X.2019.1635686










