Ce nouvel article est rédigé pour notre plateforme média ManagerSante.com
par le Docteur Audrey DARRAS avec la contribution du Professeur Emmanuel BARRANGER.
Et si c’était là un effet secondaire inattendu de la crise sanitaire ? Et si la digitalisation de la santé, qui est au cœur du plan « Ma santé 2022 », porté par le gouvernement pour libérer du temps aux professionnels de santé et faciliter l’accès aux soins, était enfin en marche ? Tout porte à le croire.
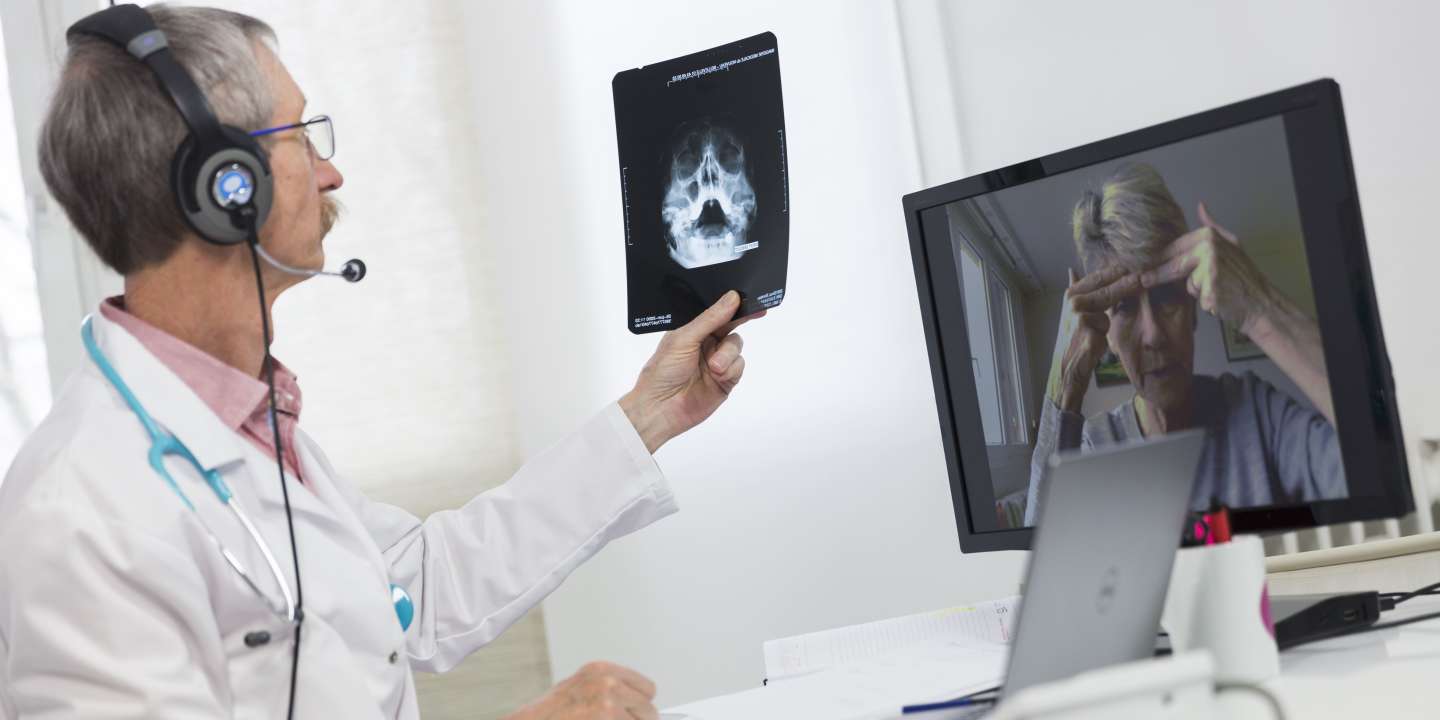
Difficile à admettre mais la pandémie a eu au moins une retombée positive : elle a permis aux médecins de tester la téléconsultation même dans l’urgence.
La crise Covid 19 a conduit les acteurs de la santé à innover et à bousculer les modes de prise en charge des patients. La téléconsultation a fait l’objet d’un recours massif devenant ainsi une composante essentielle de l’offre de soins sur le territoire
Mais également les réticences face à la e-santé des Français se sont levées; en effet, ces derniers ont longtemps nourri la crainte que la télémédecine réduise le niveau de qualité de la prise en charge, déshumanise la relation avec les soignants et mette en péril la sécurité de leurs données personnelles. Mais quand le nombre de cas Covid a explosé, ils ont soudain ressenti une obligation vitale de la distanciation sociale pour ralentir la propagation du virus.

Préambule sur la télémédecine
La télémédecine a été conçue depuis longtemps comme une solution possible aux principaux problèmes qui se posent actuellement en matière de santé publique. Elle ne se substitue pas aux pratiques médicales traditionnelles mais peut faciliter l’accès de la population à des soins de proximité, pallier le manque de personnel médical et renforcer les missions des établissements isolés.

Rappels sur les actes pratiqués en télémédecine
Le décret du 19 octobre 2010, pris en application de la loi HPST, définit cinq actes médicaux réalisables en télémédecine, ainsi que leurs conditions de mise en œuvre :
- la téléconsultation : il s’agit d’une consultation à distance, entre un médecin et un patient (seul ou assisté d’un professionnel de santé). Tout médecin libéral ou salarié d’un établissement de santé peut effectuer une téléconsultation, qu’il facture au tarif d’une consultation en présentiel. Toutes les situations médicales peuvent donner lieu à une téléconsultation mais le recours à la téléconsultation relève de la seule décision du médecin ;
- la téléexpertise : elle consiste en un échange entre au moins deux médecins qui arrêtent ensemble, avec le consentement du patient, un diagnostic ou une stratégie thérapeutique sur la base de données biologiques, radiologiques ou cliniques. Elle permet d’obtenir rapidement l’avis d’un spécialiste, donc de réduire les délais de prise en charge et de suivi ;
la télésurveillance médicale : un médecin interprète à distance les données cliniques ou biologiques recueillies par le patient ou un professionnel de santé ;
- la téléassistance : un médecin assiste à distance l’un de ses confrères pendant un acte médical ou chirurgical ;
- la régulation : c’est la réponse médicale apportée par les centres 15 (SAMU). Les médecins de ces centres établissent par téléphone un premier diagnostic afin de déterminer et de déclencher la réponse la mieux adaptée à la situation.
L’étude d’impact de financement de la sécurité sociale pour l’année 2018 prévoyait une croissance graduelle du volume d’actes de téléconsultation : 500 000 en 2019, 1 million en 2020 et 1,3 million à partir de 2021.
Deux grandes ambitions sont affichées avec cette volonté de déploiement de la télémédecine mais il reste cependant à les nuancer à travers les éléments factuels d’analyse.
Maîtriser les dépenses de santé
La télémédecine vise aussi à faire des économies grâce à une restructuration des soins et une mise en commun des compétences médicales. En abolissant les distances, la téléconsultation simplifie l’accès à un médecin pour les personnes ayant des problèmes de mobilité et réduit les coûts engendrés par les transferts inutiles de patients et les passages aux urgences.
La télésurveillance contribue à maintenir plus longtemps à domicile les personnes en situation de dépendance. La téléexpertise, en associant des avis de spécialistes, devrait quant à elle accélérer la prise en charge des patients et améliorer sa qualité. Elle a deux avantages majeurs : elle induit un gain de temps et contribue à désengorger les cabinets médicaux.
Les patients qui souffrent de maladies chroniques exigeant une continuité et un suivi des soins peuvent être pris en charge en télémédecine. Celle-ci permet de contenir les investissements humains et financiers générés par ces pathologies, qui explosent en raison du vieillissement de la population.

Lutter contre les déserts médicaux
La télémédecine permet de remédier à la pénurie de praticiens qui touche des zones rurales et urbaines. Selon une étude publiée en février 2020 par la DREES, “l’accessibilité géographique aux médecins généralistes a baissé de 3,3% entre 2015 et 2018”, en raison d’un décalage croissant entre l’offre et la demande de soins”, dû à la diminution du nombre de médecins en activité. La part de la population française vivant dans une zone sous-peuplée en généralistes est passée en quatre ans de 3,8% à 5,7%.
Par ailleurs, la télémédecine favorise l’activité des professionnels de santé en réseau. Cela peut aider à renforcer l’attractivité de la médecine libérale, qui connaît aujourd’hui une forme de déclin. Une enquête réalisée en 2019 révèle que 62% des jeunes praticiens choisissent de devenir salariés (ce tropisme ne cesse d’augmenter), et 12% d’exercer exclusivement en libéral.
Les usagers semblent prêts à adopter cette pratique. Une enquête publiée début 2020 met en lumière la perception de la télémédecine :
la notoriété, la connaissance et l’image de la téléconsultation progressent (68% des sondés affirment savoir précisément ce qu’est une téléconsultation, par exemple) ;
- 68% se déclarent favorables au développement de la téléconsultation, principalement les moins de 35 ans (78%), les plus aisés (73%) et les habitants de la région parisienne (75%) ;
- 58% se disent prêts à y recourir, surtout les plus jeunes (69%), les plus aisés (67%) et les résidents de région parisienne (66%). Les plus âgés se montrent plus réticents (52%).

Une montée en puissance progressive
Après une courte phase expérimentale en 2012, le gouvernement lance le Pacte territoire Santé 2012-2015 pour faire reculer les déserts médicaux. Parmi ses douze engagements figure le développement de la télémédecine. Un second plan lui succède jusqu’en 2017 ; il prévoit de favoriser l’accès à la télémédecine pour les patients chroniques et les soins urgents. La LFSS pour 2014 instaure l’expérimentation de la télémédecine pour une durée de quatre ans à compter du 1er janvier 2014 : le programme ETAPES (Expérimentations de télémédecine pour l’amélioration des parcours en santé) encourage et soutient financièrement le déploiement de projets de télésanté. Initialement menées dans neuf régions, ces expérimentations s’étendent en 2017 à tout le territoire. Le dispositif ETAPES est reconduit pour quatre ans par la LFSS pour 2018 avec son article 51 il porte sur la télésurveillance de certaines affections de longue durée (ALD).
Les expérimentations retenues doivent permettre l’émergence d’organisations innovantes concourant à l’amélioration de la prise en charge et du parcours des patients, de l’efficience du système de santé et de l’accès aux soins ainsi que de la pertinence et la qualité de la prise en charge sanitaire, sociale ou médico-sociale.
La Haute Autorité de santé (HAS) est chargée de valider une évaluation de ces expérimentations, en vue d’une généralisation de la télémédecine sur l’ensemble du territoire. Un rapport évaluant le dispositif est rédigé en 2017 par le ministère des solidarités et de la santé puis soumis à la HAS avant sa transmission au Parlement.

Une reconnaissance juridique
La LFSS pour 2018 met fin au caractère expérimental de la télémédecine et fait entrer la téléconsultation dans le droit commun de l’assurance maladie. Fruit de plusieurs mois de négociations, un accord est signé le 14 juin 2018 entre les syndicats de médecins et la Caisse nationale d’assurance maladie (CNAM) puis approuvé par un arrêté ministériel du 1er août 2018. Il instaure un cadre légal pour le déploiement de la télémédecine en précisant ses grands principes et ses modalités de fonctionnement.
Depuis le 15 septembre 2018, les actes de téléconsultation sont ouverts à tous les patients et remboursés par l’assurance maladie comme des consultations classiques s’ils s’inscrivent dans le cadre d’un parcours de soins coordonné.
Le patient bénéficiant d’une téléconsultation doit :
- être orienté initialement par son médecin traitant, sauf s’il n’en a pas désigné un, s’il a moins de 16 ans ou si la consultation relève d’une spécialité médicale d’accès direct : gynécologie, ophtalmologie, pédiatrie, psychiatrie…
- être connu du médecin téléconsultant, c’est-à-dire avoir eu au moins une consultation physique avec lui au cours des douze derniers mois. Des dérogations existent en cas d’urgence. Ce dernier point a été supprimé dans l’avenant n° 8 de la convention médicale.
Pour pouvoir être remboursée par l’assurance maladie, la téléconsultation doit aussi être effectuée par vidéotransmission via une plateforme web sécurisée.
Par ailleurs, le plan quinquennal de lutte contre les déserts médicaux de 2017 prévoit d’équiper en matériel de téléconsultation d’ici 2020 tous les établissements d’hébergement pour personnes âgées dépendantes (EHPAD) et les zones à faible densité médicale, pour éviter des hospitalisations inutiles et améliorer la qualité du suivi des patients.
Suite à l’échec de ce plan, de nombreuses expérimentations ont été lancées sous le couvert de l’article 51 afin de tester des équipes mobiles de téléconsultations dans les EHPADS.
Depuis février 2019, la téléexpertise est également remboursée par l’assurance maladie. Elle est accessible aux personnes atteintes d’une ALD ou d’une maladie rare mais également aux résidents des zones de faible densité médicale, des EHPAD et des établissements médicosociaux, ainsi qu’aux détenus.
Elle pourrait s’ouvrir à d’autres catégories de patients fin 2020. Ce sera l’objet du futur avenant 9 à la convention qui sera signé en 2021.
Annoncée en septembre 2018 par le président de la République, la stratégie “Ma Santé 2022 » propose une vision d’ensemble du système de santé pour les années à venir et réaffirme le rôle de la télémédecine au sein de cette nouvelle organisation.
La loi du 24 Juillet 2019 relative à l’organisation et la transformation du système de santé met en œuvre une partie des mesures avancées par la stratégie. Elle confirme la place cruciale de l’e-santé. Elle prévoit la création d’un espace numérique de santé pour chaque usager, de même que le développement de la télémédecine et des télésoins.
En conclusion
Le système de santé français est alors le seul pays européen à être le mieux armé pour déployer les soins à distance grâce à l’inscription dans le droit commun du financement de la sécurité sociale des pratiques médicales de la télémédecine et de la téléexpertise.
Le constat de l’envolée rapide de la téléconsultation en France au cours de la période du premier confinement sera développé dans la seconde partie de cet article mais n’est pas fortuit. Ce phénomène a certes paradoxalement surpris mais le système était prêt grâce au jalonnement règlementaire pérenne et méthodique depuis de nombreuses années en comparaison de nos voisins européens.
Lire la suite de cet article le mois prochain.
Pour aller plus loin
Articles
- L’essor de la “Télésanté” pendant le #Covid 19 est-il seulement un plan numérique d’urgence sanitaire ? Le Docteur Pierre SIMON nous explique
- Que peuvent apporter la “Télémédecine & le “télésoin” ? Le Docteur Pierre SIMON & le Professeur Thierry MOULIN nous en parlent dans leur nouvel ouvrage. | ManagerSante.com®
Publications
- Harris Interactive, Baromètre : les Français et la téléconsultation, vague 2, janvier 2020
- https://esante.gouv.fr/node/3641
- https://locarchives.fr/actualites/ma-sante-2022-hopen-le-virage-numerique-du-systeme-de-sante-francais/
- https://solidarites-sante.gouv.fr/actualites/presse/dossiers-de-presse/article/dossier-de-presse-conclusions-du-segur-de-la-sante
- https://solidarites-sante.gouv.fr/soins-et-maladies/prises-en-charge-specialisees/telesante-pour-l-acces-de-tous-a-des-soins-a-distance/article/les-documents-et-liens-utiles
- https://solidarites-sante.gouv.fr/systeme-de-sante-et-medico-social/masante2022/
- https://www.centreantoinelacassagne.org/2018/01/31/calyou/
- https://www.centreantoinelacassagne.org/qui-sommes-nous/projet-detablissement/
- https://www.dsih.fr/article/4080/article-51-25-premieres-experimentations-en-cours-de-realisation.html
- http://www.unicancer.fr/actualites/groupe/unicancer-salue-les-conclusions-du-segur-sante-mais-appelle-vigilance-en-matiere-politique-salariale
Textes règlementaires
- Arrêté ministériel du 1er août 2018
- Décret du 19 octobre 2010(
- Loi de financement de la sécurité sociale (LFSS) pour 2014 (article 36)
- Loi du 24 juillet 2019 relative à l’organisation et à la transformation du système de santé(
- Loi du 23 mars 2020(
- LFSS pour 2018 (art. 54)
- Loi du 21 juillet 2009 portant réforme de l’hôpital et relative aux patients, à la santé et aux territoires (dite “loi HPST”)
- Pacte territoire santé 2012-2015
- Second plan
- Plan quinquennal de lutte contre les déserts médicaux lancé en 2017
- Rapport évaluant le dispositif
- Rapport publié par la CNAM en juillet 2020(
- Stratégie “Ma santé 2022”
Nous remercions vivement lele Docteur Audrey DARRAS avec la contribution du Professeur Emmanuel BARRANGER., pour avoir accepté de proposer la publication de cet article, pour nos fidèles lecteurs de ManagerSante.com.
Biographie des auteurs :
Docteur Audrey DARRAS
Elle est Chirurgien-dentiste de formation puis spécialisée en orthodontie par l’ESO (Paris) et l’Université de Paris Sorbonne, j’ai exercé pendant plus de 15 ans comme professionnelle de santé libérale.
Suite à une reconversion pour invalidité professionnelle, elle a pris la direction d’un centre de santé.
Diplômée du EMBA Santé de Paris Dauphine depuis 2019, elle a déployé en parallèle un conseil pour le développement et maintien de structures médicodentaires notamment axé en grande partie, au-delà des paramètres financiers et législatifs, sur un pilotage humain empreint de QVT et de communication interpersonnelle.
Par ailleurs, le Docteur Audrey DARRAS complète aujourd’hui ses compétences sur la GPEC en milieu hospitalier à l’heure de l’ère de l’intelligence artificielle.
Professeur Emmanuel BARRANGER
Le Pr Emmanuel Barranger est chirurgien oncologue, Professeur des Universités – Praticien Hospitalier (PU-PH) et Directeur Général du Centre Antoine Lacassagne (CLCC Nice Fédération Unicancer). Initiatives Repas Solidaire

ManagerSante.com soutient l’opération COVID-19 et est partenaire média des eJADES (ateliers gratuits)
initiées par l’Association Soins aux Professionnels de Santé
en tant que partenaire média digital

Parce que les soignants ont plus que jamais besoin de soutien face à la pandémie de COVID-19, l’association SPS (Soins aux Professionnels en Santé), reconnue d’intérêt général, propose son dispositif d’aide et d’accompagnement psychologique 24h/24-7j/7 avec 100 psychologues de la plateforme Pros-Consulte.










