Cet article a été co-rédigé pour ManagerSante.com par Tristan CEBELIEU, Vice Président en charge du numérique pour l‘ANEPF (Assocoation Nationale des Etudiants de Pharmacie de France), en collaboration avec Chloé LEBBOS Vice-Président en charge des Affaires Européennes de l’ANEPF. et Valentin LEGRAND-SOURDILLON, Vice-Président en charge des Perspectives Professionnelles de l‘ANEPF.
L’Association Nationale des Etudiants en Pharmacie de France (ANEPF) e?toffe les propositions de sa contribution « Le Nume?rique au Service de l’exercice Pharmaceutique » en réalisant un focus sur la Te?le?sante? ! Pour construire ses re?flexions, l‘ANEPF a rencontre? diffe?rents experts et acteurs de la te?le?sante? franc?aise et europe?enne notamment Nicolas Giraudeau, Micaela Seemann Monteiro et la Socie?te? Franc?aise de Sante? Digitale. À la suite de ces échanges, l’analyse a été découpée en trois grands axes :
- Un tour d’horizon non-exhaustif de la e-santé en Europe
- La place centrale du pharmacien dans la télésanté
- Les dispositifs médicaux connectés et leurs applications dans le parcours patient
De plus, des simulations concrètes illustrent les propositions afin d’intégrer et de résoudre au mieux les problématiques réelles du terrain.
L’origine de cette réflexion sur la Télésanté et les Dispositifs Médicaux connectés
La crise sanitaire traversée, due à la Covid-19, est venue bouleverser l’organisation de notre système de santé et le confronter à ses carences. Le numérique a fourni de nombreux éléments de réponse aux problématiques imposées par cette crise. L’explosion du nombre de téléconsultations en France en témoigne. Ainsi, d’après l’assurance maladie début mars 2020, nous comptions 10 000 téléconsultations par semaine contre près d’1 million par semaine pour le mois d’avril… Soit 100 fois plus !
La mise en place d’urgence des dispositifs numériques a certes permis un développement et un déploiement rapide de la télésanté mais nécessite aujourd’hui d’être cadrée. L’objectif de ce cadre serait double, répondre aux problématiques du numérique concernant les données et les dérives d’utilisation d’une part, puis permettre de pérenniser l’implantation du numérique et ses applications dans le secteur de la santé d’une autre.
Suite à la crise sanitaire, le volet numérique du Ségur de la santé montre la volonté de rattraper le retard, avec notamment un financement de 1,4 milliard d’euros sur 3 ans dans ce secteur. Parmi les nombreux engagements portés au travers de ce Ségur, on notera la volonté d’assurer à 100% la prise en charge des téléconsultations ou encore d’engager la réflexion sur les financements de la télésurveillance et de la téléexpertise. De plus, ce panel d’outils se place en moyen de réponse pour combler les manquements provoqués par les déserts médicaux et les difficultés de mobilité de certains patients mis en exergue pendant la crise.
Enfin, le développement des dispositifs médicaux connectés vient renforcer l’efficience de la télésanté par un apport de données en continu permettant d’affiner au mieux le profil du patient et sa prise en charge. Toutefois les dispositifs médicaux connectés restent sources de nombreuses interrogations auxquelles le système de santé doit répondre rapidement pour assurer une efficience maximale du parcours de soin.
Un tour d’horizon sur la e-santé en Europe
ESTONIE :
L’Estonie est un véritable pionnier de la e-santé dans le monde avec une E-identité déployée à l’ensemble de ses résidents. On y retrouve un environnement juridique et un cadre permettant l’interopérabilité des différents prestataires de soin ayant largement contribué à l’adoption de la e-santé. Parmi les offres de soins on notera :
- l’EHR (e-Health Records) : Portail de santé numérique accessible depuis le Portail Patient qui rassemble l’ensemble des données de santé. Ce système national garantit l’intégrité et la transmission des données de plus d’1 million de dossiers de santé (99% de la population). Les patients peuvent limiter l’accès à leurs informations médicales à tout moment.
- e-Prescription : 99% des ordonnances se font par voie électronique, la carte d’identité du patient est suffisante pour qu’on lui dispense son ordonnance en pharmacie. Les visites chez le médecin ne sont plus nécessaires pour les prescriptions répétées.
- e-Ambulance : Solution de réponse rapide qui peut détecter et positionner l’appel téléphonique de l’ambulance dans les 30 secondes. Dans les situations d’urgence, le médecin peut utiliser un code d’identification du patient pour lire les renseignements cruciaux (allergies, traitements, ect).
- e-Consultation : Correspond à la téléexpertise française, disponible pour une vingtaine de spécialités médicales.
FINLANDE :
Les offres de soins suivantes y sont déployées :
- EHR Electronic Health Records : Portail de santé numérique national qui rassemble la totalité des informations des patients. Ces derniers peuvent y accéder depuis l’interface “My Kanta”.
- e-Archive : Permet le partage sécurisé des données entre prestataires de soins.
- e-Prescription : Déployée à travers l’ensemble du pays.
- Picture archiving and communication systems : Système pour la gestion des images médicales adopté à 100% par la plupart des prestataires de soin.
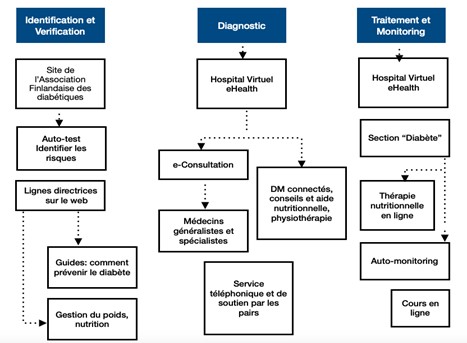
- Hôpital virtuel : Union de 6 “maisons” virtuelles, chacune concentrée sur un domaine de santé, pour fournir de l’aide aux patients selon leur pathologie.
Exemple du parcours de soin pour un patient diabétique : intégration de la e-santé
PORGUGAL :
Le Portugal est pionnier en terme de stratégie nationale des offres et cadres d’e-santé.
- e-Prescription : Obligatoire, accessible grâce à un code reçu par SMS, permet de tracer la délivrance ou non d’un traitement et son observance, et prendra en considération ce traitement pour éviter des interactions.
- e-Consultation : La télé-expertise souvent réalisée a permis de réduire les problèmes de déserts médicaux et de désengorger les hôpitaux. Un logiciel de traitement de données classe les différentes photos en fonction du type de pathologie, afin de prioriser les cas en fonction de l’urgence. Cela permet ensuite de rediriger si besoin vers une téléexpertise, les urgences ou autre.
- Portail Patient : Plateforme électronique qui permet aux patients de communiquer avec les professionnels de santé et contenant les données du patient (messagerie, prise de rendez-vous, renouvellement, compte-rendu de consultations ou d’examens médicaux, etc).
COOPERATION EUROPEENNE :
De nombreuses initiatives pour un échange de données transfrontalier voient le jour et les pays nordiques se placent en leader de ces projets :
- Mise en place du Nordic eHealth Research en 2012 qui recherche et développe des indicateurs nordiques communs pour les fonctionnalités et services de cybersanté.
- Malgré les différences dans leurs systèmes juridiques, la Finlande et l’Estonie ont signé un accord pour la coopération permettant aux prestataires de soins de santé d’accéder aux bases de données sur les soins de santé dans les deux pays. Ils devraient ainsi avoir accès aux prescriptions numériques et aux antécédents médicaux complets des patients.
- Projet pilote epSOS financé par l’Union Européenne. Celui-ci est destiné à évaluer, en situation réelle, l’interopérabilité des systèmes d’information de santé de plusieurs pays européens. L’objectif de ce programme est d’améliorer la qualité et la continuité des soins transfrontaliers.
Conclusion sur les pays Européens :
Cette étude portée sur l’Europe nous montre que la question de la e-santé se pose aujourd’hui pour tous les pays d’Europe. On remarque cependant différentes vitesses dans le déploiement du numérique, avec des systèmes avant-gardiste comme celui de l’Estonie. Pour un bon déploiement de la e-santé, nombreux ont dû définir un cadre réglementaire afin notamment de surpasser les questions d’interopérabilité, qui demeure le principal frein.
Les services les plus répandus sont la e-prescription et l’EHR (Electronic Health Records), qui s’apparente à notre DMP (Dossier Médical Partagé). De nombreuses solutions sont apportées par le numérique dans le monde de la santé, c’est le cas de la télésanté mais aussi des objets connectés. En effet, la présence d’objets connectés dans le parcours du patient, notamment chronique, est répandue et apporte une meilleure compréhension de la maladie.
Parmi les freins communs à la e-santé on relève : l’interopérabilité et le changement des pratiques pour les professionnels de santé, provoquant la nécessité d’un changement d’habitudes et d’une formation autour de la santé digitale.
Aujourd’hui, la France accélère pour rattraper un retard certain dans le domaine de la e-santé. Observer ce qui se fait à l’étranger, c’est éviter de réaliser les mêmes erreurs.
Quelle place pour le pharmacien dans la télésanté ?
La télésanté regroupe un large champ de technologies, de réseaux et de services. À l’heure où l’accès aux soins est de plus en plus difficile pour une partie de la population, accélérer son développement permettrait d’apporter de nouvelles solutions dans la prise en charge des patients. Le pharmacien pourra y trouver sa place dans certaines étapes clefs du parcours de soin. En effet, le métier de pharmacien évolue et la nécessité d’accompagnement du patient est de plus en plus importante au vu de l’évolution des profils patient (polymédications, polypathologies, vieillissement). Par ailleurs, le maillage officinal permet une offre de soins répartie sur l’ensemble du territoire et place le pharmacien en tant que professionnel de santé de proximité, facilement accessible au patient. Pourquoi ne pas profiter de cette proximité pour réduire les problèmes liés aux déserts médicaux ?
Le pharmacien pourrait accentuer son rôle d’orientation et d’accompagnement du patient dans son parcours de soin de part son expertise. En effet, à partir des données de santé du patient (issues des consultations, des objets connectés..), il sera en capacité de pratiquer des soins de premiers recours, une téléconsultation ou de rediriger le patient aux urgences selon les besoins. La prise en charge se voudra alors rapide et efficiente et le parcours du patient sera ainsi facilité et personnalisé. Dans cette optique, la téléconsultation se retrouve être une ressource utilisée si nécessaire et seulement si nécessaire limitant les actes médicaux et passages aux urgences évitables. Il est donc important de cadrer la téléconsultation depuis l’officine et d’y intégrer au mieux les objets connectés pour garantir sa pérennité et un soin efficient.
Par ailleurs, le développement des actes de télésoin par le pharmacien est à soutenir. En effet, le pharmacien d’officine est un professionnel de santé spécialiste du médicament et de son bon usage, ce qui fait de lui un acteur incontournable dans le parcours de soin des patients notamment pour ceux atteints de maladies chroniques. Pour ces derniers, de plus en plus nombreux, il est aujourd’hui nécessaire de permettre une télé-expertise par le pharmacien qui apportera ses connaissances à un autre professionnel de santé quant à l’administration d’un médicament au patient (cf chirurgien-dentiste, ou aide à la prescription).
Autre acte, celui de la télésurveillance. La télésurveillance apporte une plus-value sur la prise en charge du patient, en permettant à un professionnel d’interpréter à distance des données de santé, puis d’émettre un avis et une décision. Le pharmacien, professionnel impliqué dans le quotidien du patient, pourrait se placer comme centralisateur des données générées, afin de pouvoir réorienter ce dernier selon ses besoins. La télésurveillance serait aussi l’occasion pour les personnes en incapacité de se déplacer comme les personnes en perte d’autonomie de bénéficier d’une dispensation pharmaceutique personnalisée à distance. En effet, la réalisation d’un acte de télésurveillance par le pharmacien permettrait de suivre au mieux le patient, son observance et sa maladie pour garantir une délivrance efficiente.
Les objets connectés pour une prise en charge personnalisée ?
La promotion des objets connectés depuis la pharmacie constitue un enjeu majeur du soin de demain. L’apport de données en continu et en vie réelle permettra de comprendre au mieux la pathologie afin d’ajuster le soin au plus proche du patient.
De plus, le patient comprendra lui même plus facilement sa pathologie et son traitement, le rendant plus observant. Le traitement des informations apportées par les dispositifs médicaux connectés minute après minute, et alimentant le DMP (Dossier Médical Partagé), ne peut-être réalisé par les professionnels de santé. L’intégration de l’Intelligence Artificielle aux dispositifs médicaux connectés permettrait alors de déterminer et de rediriger le patient en cas d’urgence avec une réactivité maximale.
Toutefois, les dispositifs médicaux connectés restent sources de nombreuses interrogations auxquelles le système de santé doit répondre rapidement pour assurer une efficience maximale du parcours de soin. Il est notamment nécessaire d’instaurer la traçabilité et le contrôle d’accès aux données par le patient.
Pour aller plus loin :
Retrouvez l’ensemble de notre contribution et de nos propositions ici.
Biographie de l’auteur :
- Chloé LEBBOS Vice-Président en charge des Affaires Européennes de l’ANEPF
- Valentin LEGRAND–SOURDILLON, Vice-Président en charge des Perspectives Professionnelles de l‘ANEPF.
[REVOIR NOS DERNIERS WEBINARS DE LA RENTREE]
youtube.com/c/ManagerSante
Et suivez l’actualité sur ManagerSante.com,
Cliquez sur les étoiles et votez :