Article publié par notre expert, le Docteur Pierre SIMON (Medical Doctorat, Nephrologist, Lawyer, Past-president of French Society for Telemedicine).
Auteur de plusieurs ouvrages sur la Télémédecine, il vient de co-rédiger le 07 Avril 2021, aux éditions Elsevier Masson un nouvel ouvrage intitulé « Télémédecine et télésoin : 100 cas d’usage pour une mise en oeuvre réussie ».
Il est également co-auteure d’un chapitre de l’ouvrage collectif de référence publié depuis le 04 Octobre 2021, sous la direction de Jean-Luc STANISLAS chez LEH Edition, intitulé « Innovations & management des structures de santé en France : accompagner la transformation de l’offre de soins » .
le Docteur Pierre SIMON est intervenu au Ministère des Solidarités et de la Santé sur la table ronde, à l’occasion du 1er Colloque national annuel de ManagerSante.com, sur la thématique « Comment embarquer les acteurs du numérique en santé ?« , le Mardi 29 Mars 2022.
N°75, Mai 2024
Comment évaluer les soins distanciels par télémédecine ou télésanté ? La question est posée depuis près de 20 ans dans la plupart des pays qui ont développé des programmes de soins à distance par télémédecine.
Un excellent article publié en 2005 par une équipe de chercheurs américains de l’université du Michigan soulignait la complexité d’une évaluation de la télémédecine.
Telemedicine evaluation. Bashshur R, Shannon G, Sapci H.Telemed J E Health. 2005 Jun;11(3):296-316. doi: 10.1089/tmj.2005.11.296.PMID:16035928
Dans cet article princeps, les auteurs faisaient la liste des freins : l’absence d’une définition « universelle » et consensuelle de ce qu’est la télémédecine, l’amélioration continue des technologies numériques qui rend difficile la réalisation de méta-analyses, une insuffisance de programmes expérimentaux à grande échelle, souvent à cause d’un manque de financement, etc. Tous ces freins demeurent d’actualité en 2024.
L'approche européenne avec la méthode MAST
En 2009, sous l’impulsion de la Commission européenne, une équipe de chercheurs danois, norvégiens et écossais lance la méthode MAST (Model for AssesSment of Telemedicine applications).
A model for assessment of telemedicine applications: mast. Kidholm K, Ekeland AG, Jensen LK, Rasmussen J, Pedersen CD, Bowes A, Flottorp SA, Bech M. Int J Technol Assess Health Care. 2012 Jan;28(1):44-51. doi: 10.1017/S0266462311000638.PMID:22617736.
MAST est un cadre d’évaluation qui met l’accent sur la mesure de l’efficacité et de la qualité des soins. Le modèle fut testé entre 2010 et 2013 dans une vingtaine d’études consacrées aux applications de télémédecine au sein de plusieurs pays européens, notamment dans le cadre du projet communautaire Renewing Health.
Cette même équipe publie en 2017 les résultats de plusieurs études « empiriques » réalisées dans 12 pays européens avec la méthode MAST.
The Model for Assessment of Telemedicine (MAST): A scoping review of empirical studies Kristian Kidholm 1, Jane Clemensen 1, Liam J Caffery 2, Anthony C Smith 2J Telemed Telecare 2017 Oct;23(9):803-813.doi: 10.1177/1357633X17721815. Epub 2017 Jul 31.
Les principales études ont été réalisées dans les pays d’Europe du Nord
Les deux pays les plus concernés étaient le Danemark (n = 10) et la Norvège (n = 7), ce qui reflète le fait que MAST a été développé, à l’origine, par des chercheurs du Danemark, de la Norvège et de l’Écosse.
La majorité (n = 16) des interventions de télémédecine consistaient en une surveillance à domicile de patients atteints de maladies chroniques (p. ex., diabète, maladie pulmonaire obstructive chronique (MPOC) ou maladie cardiaque). Les autres études portaient sur des patients souffrant d’obésité, des patients qui avaient un accès limité aux soins, des parents qui avaient recours à des soins néonataux à domicile et un soutien à la sortie post-natale précoce.
Treize études étaient basées sur des essais contrôlés et randomisés (ECR), et les autres études étaient observationnelles, des études d’entretien, des études pilotes et des études de faisabilité. Cinq publications décrivaient des protocoles, les autres décrivaient des résultats. Le lecteur peut retrouver dans l’article cité ci-dessus les différents domaines de ces études et leurs résultats.
Un certain nombre de publications reposaient sur la même étude – par exemple, trois publications décrivaient les résultats cliniques, les aspects économiques, et les aspects organisationnels de l’intervention de télémédecine chez des patients atteints d’ulcères sur le pied diabétique. Cette étude faisait également partie du projet européen Renewing Health et était semblable à six autres études.
L’objectif de cette revue exploratoire n’était pas d’évaluer la qualité des données probantes, mais plutôt de donner un aperçu de la littérature sur les évaluations par MAST et d’identifier les lacunes potentielles en matière de recherche. Cet examen se concentrait sur un modèle d’évaluation spécifique, ce qui signifie que d’autres modèles étaient exclus.
Les auteurs reconnaissaient que la méthode d’évaluation MAST relativement nouvelle nécessitait d’avoir un aperçu plus clair de son application et de sa valeur potentielle dans la recherche en télésanté.
L’étude décrivait ainsi l’adoption de MAST dans l’évaluation des applications de télémédecine, résumait les méthodes et les différents modèles de recherche rapportés. Elle suggérait des domaines de recherche supplémentaires. L’évaluation multidisciplinaire MAST offre la possibilité d’évaluer une application de télémédecine dans sept domaines. Cependant, la plupart des articles inclus dans cette revue décrivaient les résultats dans un seul domaine MAST. La méthode MAST est résumée dans le tableau ci-dessous :

Les chercheurs se concentrent sur des domaines individuels dans la plupart des articles en fonction de la question de recherche et des limites de nombre de mots fixées par des revues spécifiques. Toutefois, les auteurs de la revue recommandent, dans la mesure du possible, que MAST soit appliqué avec son cadre complet (c’est à dire les 7 domaines). La collecte de données dans bon nombre des études incluses reposait sur des études controlées et randomisées (ECR). Dans certains cas, cela peut poser problème car les aspects cliniques, économiques et organisationnels ne sont pas pleinement pris en compte. De plus, en raison de problèmes de conformité avec les lignes directrices pour la communication des études économiques et organisationnelles, le caractère généralisable des résultats reste limité. Ce document de synthèse souligne la nécessité de disposer d’instruments mieux validés pour l’évaluation de l’expérience « utilisateur » (professionnel et patient) et de l’effet organisationnel, ainsi que des méthodes mixtes plus robustes pour évaluer les différents domaines de MAST.
Une enquête menée auprès des leaders des projets montra que la méthode MAST centrée sur le patient était nécessaire, mais devait être améliorée en ajoutant de nouveaux groupes d’intervenants. Les interdépendances entre la rigueur scientifique, les ressources et l’actualité devraient être abordées. Une nouvelle enquête conduite auprès de 57 experts de MAST par la méthode DELPHI fut publiée en 2018. Elle valida l’ensemble des domaines de recherche caractérisant MAST.
ASSESSMENT OF MAST IN EUROPEAN PATIENT-CENTERED TELEMEDICINE PILOTS. Ekeland AG, Grøttland A.Int J Technol Assess Health Care. 2015 Jan;31(5):304-11. doi: 10.1017/S0266462315000574. Epub 2015 Dec 18.PMID:26679197.
Validity of the Model for Assessment ofTelemedicine: A Delphi study. Kidholm K, Jensen LK, Kjølhede T, Nielsen E, Horup MB.J Telemed Telecare. 2018 Feb;24(2):118-125. doi: 10.1177/1357633X16686553. Epub 2016 Dec 26.PMID:28024442
Une étude française faisait partie de cette revue. Elle rapportait les protocoles MAST de 8 études financées par l’Agence Régionale de Santé d’Ile de France. Plus de 2 500 patients étaient inclus dans ces études qui portaient sur l’utilisation de la télémédecine dans le contexte de maladies chroniques ou de contextes spécifiques. Deux projets étaient des essais contrôlés randomisés, tandis que les six autres projets étaient basés sur des modèles avant-après (étude sur les différences). Sur la base du modèle MAST et du cadre national français, les auteurs de cette étude française ont pu identifier des critères d’évaluation permettant d’étudier l’impact de la télémédecine dans cinq dimensions : l’efficacité clinique, le rapport coût-efficacité, la sécurité de l’application, la satisfaction et la qualité de vie des patients et la perception des professionnels.
Efficacy and cost effectiveness of telemedicine for improving access to care in the Paris region: study protocols for eight trials. Charrier N, Zarca K, Durand-Zaleski I, Calinaud C; ARS Ile de France telemedicine group.BMC Health Serv Res. 2016 Feb 8;16:45. doi: 10.1186/s12913-016-1281-1.PMID:26857558.
L’étude Renewing Health a fait l’objet d’un rapport devant la Commission Européenne en 2014, mais ne sera jamais publiée de façon globale avec les 12 pays concernés. Une surreprésentation des études italiennes introduisait un biais d’évaluation. Selon les auteurs, les résultats étaient sensiblement comparables à ceux de l’étude anglaise WSD (Whole System Demonstrator) conduite entre 2009 et 2011 et qui a fait l’objet de nombreuses publications.
Quelques pays qui ont participé à Renewing Health ont publié leurs propres résultats.
- Completing asthma action plans by screen-sharing in video-consultations: practical insights from a feasibility assessment. Hamour O, Smyth E, Pinnock H.NPJ Prim Care Respir Med. 2020 Oct 21;30(1):48. doi: 10.1038/s41533-020-00206-8.PMID:33087713.
- Telemedicine projects in rural areas of Germany. A systematic evaluation with the « Model for Assessment ofTelemedicine ». Allner R, Wilfling D, Kidholm K, Steinhäuser J. Z Evid Fortbild Qual Gesundhwes. 2019 May;141-142:89-95. doi: 10.1016/j.zefq.2019.03.005. Epub 2019 Apr 5.PMID:30962133.
- A qualitative study of the key factors in implementing telemedical monitoring ofdiabeticfoot ulcer patients. Rasmussen BS, Jensen LK, Froekjaer J, Kidholm K, Kensing F, Yderstraede KB. Int J Med Inform. 2015 Oct;84(10):799-807. doi: 10.1016/j.ijmedinf.2015.05.012. Epub 2015 May 29.PMID:26093794
- Assessment of Patients’ Perception of Telemedicine Services Using the Service User Technology Acceptability Questionnaire. Dario C, Luisotto E, Dal Pozzo E, Mancin S, Aletras V, Newman S, Gubian L, Saccavini C. Int J Integr Care. 2016 Jun 1;16(2):13. doi: 10.5334/ijic.2219.PMID:27616968.
- Telemonitoring of Type 2 Diabetes Mellitus in Italy. Dario C, Toffanin R, Calcaterra F, Saccavini C, Stafylas P, Mancin S, Vio E. Telemed J E Health. 2017 Feb;23(2):143-152. doi: 10.1089/tmj.2015.0224. Epub 2016 Jul 5.PMID:27379995.
- Patients’ and Healthcare Personnel’s Experiences of Health Coaching with Online Self-Management in the Renewing Health Project. Lindberg I, Lindberg B, Söderberg S. Int J Telemed Appl. 2017;2017:9306192. doi: 10.1155/2017/9306192. Epub 2017 Dec 31.PMID:29463979.

L'application de MAST en France
En juillet 2013, la Haute autorité de santé (HAS) publiait un état des lieux de la littérature internationale et un cadre pour évaluer les études expérimentales financées par l’Etat (les ARS), cadre qui s’inspirait de MAST.
Quelques études furent publiées, démontrant surtout un bénéfice économique.
- Tele-expertise for diagnosis of skin lesions is cost-effective in a prison setting: A retrospective cohort study of 450 patients. Zarca K,Charrier N, Mahé E, Guibal F, Carton B, Moreau F, Durand-Zaleski I. PLoS One. 2018 Sep 24;13(9):e0204545. doi: 10.1371/journal.pone.0204545. eCollection 2018.PMID:30248151.
- Effectiveness and efficiency of tele-expertise for improving access to retinopathy screening among 351 neonates in a secondary care center: An observational, controlled before-after study. Moitry M, Zarca K, Granier M, Aubelle MS,Charrier N, Vacherot B, Caputo G, Mimouni M, Jarreau PH, Durand-Zaleski I. PLoS One. 2018 Oct 26;13(10):e0206375. doi: 10.1371/journal.pone.0206375. eCollection 2018.PMID:30365544.
La plupart des études furent remises aux ARS, qui en avaient été les financeurs. Peu furent publiées.
L’étude observationnelle Domoplaies lancée simultanément en Basse Normandie et en PACA en 2012 fut publiée en 2018. Elle n’a pas utilisé la méthode MAST.
Elle montra un impact économique significatif et fit partie du dossier conduisant à la prise en charge financière en 2022 des téléexpertises requises par un personnel infirmier auprès d’un professionnel médical spécialiste en plaies chroniques.
REAL-WORLD CLINICAL EVALUATION AND COSTS OF TELEMEDICINE FOR CHRONIC WOUND MANAGEMENT. Le Goff-Pronost M, Mourgeon B, Blanchère JP, Teot L, Benateau H, Dompmartin A.Int J Technol Assess Health Care. 2018 Jan;34(6):567-575. doi: 10.1017/S0266462318000685. Epub 2018 Oct 29.PMID:30369340.

Quelles méthodes d'évaluation de la Télésanté peut-on préconiser en 2024 ?
Il faut reconnaître que la méthode d’évaluation MAST n’a pas eu tous les résultats escomptés. L’objectif des auteurs était d’étudier l’expérience des patients en télémédecine et d’évaluer l’impact des organisations professionnelles mises en place, soit les domaines 4 et 6 de MAST. La plupart des études qui se sont recommandées de la méthode MAST furent en fait des études controlées et randomisées (ECR) étudiant l’impact médico-économique de la télémédecine (domaines 3 et 5 de MAST).
Faut-il continuer à faire seulement des ECR pour évaluer l’impact de la télésanté ?
La plupart des dernières études publiées recherchent essentiellement un impact clinique (domaine 3 de MAST) ou une efficacité économique (domaine 5 de MAST). Les promoteurs de ces études cherchent souvent à obtenir un modèle économique pérenne pour les outils numériques qu’ils mettent à la disposition des professionnels de santé et des patients. Certains dispositifs médicaux numériques (DMN) ont atteint cet objectif économique, notamment chez les patients porteurs de DMN implantés pour prévenir les troubles du rythme cardiaque graves :
Daily remote monitoring of implantable cardioverter-defibrillators: insights from the pooled patient-level data from three randomized controlled trials (IN-TIME, ECOST, TRUST).Hindricks G, Varma N, Kacet S, Lewalter T, Søgaard P, Guédon-Moreau L, Proff J, Gerds TA, Anker SD, Torp-Pedersen C. Eur Heart J. 2017 Jun 7;38(22):1749-1755. doi: 10.1093/eurheartj/ehx015.PMID:29688304 :
ou chez les patients en rémission d’un cancer après chimiothérapie pour dépister le plus tôt possible la rechute :
Two-Year Survival Comparing Web-Based Symptom Monitoring vs Routine Surveillance Following Treatment for Lung Cancer. Denis F, Basch E, Septans AL, Bennouna J, Urban T, Dueck AC, Letellier C. JAMA. 2019 Jan 22;321(3):306-307. doi: 10.1001/jama.2018.18085.PMID:30667494.
ou chez des patients atteints d’un diabète de type 1 et/ou 2 pour normaliser la glycémie et prévenir ainsi les complications à moyen et long termes.
Ces DMN qui ont un impact clinique sont considérés comme des « Digital Therapeutics » (DTx). En remboursant dans le droit commun de la sécurité sociale, la télésurveillance médicale par DMN, l’Etat français s’est engagé résolument dans cette nouvelle approche d’organisation sanitaire que sont les soins distanciels.
Certaines pathologies chroniques, comme l’insuffisance cardiaque chronique (ICC) ont plus de difficultés à démontrer un impact clinique par la méthode des ECR, surtout lorsque les chercheurs utilisent la méthode des méta-analyses (Effectiveness of mobile telemonitoring applications in heart failure patients: systematic review of literature and meta-analysis. Rebolledo Del Toro M, Herrera Leaño NM, Barahona-Correa JE, Muñoz Velandia OM, Fernández Ávila DG, García Peña ÁA. Heart Fail Rev. 2023 Mar;28(2):431-452. doi: 10.1007/s10741-022-10291-1. Epub 2023 Jan 18.PMID:36652096) alors que les études primaires observationnelles paraissent plus probantes. La plupart des études conduites chez des patients atteints d’ICC montrent que la télésurveillance au domicile n’est pas inférieure à la prise en charge traditionnelle.
Ne faudrait-il pas prendre en compte désormais dans les ECR de télésanté l’expérience des patients (PROMs et PREMs) ?
C’était l’objectif de MAST en 2010 et la recommandation en France de la HAS depuis novembre 2022. L’autorité sanitaire estime désormais que toute ECR doit comporter un volet PROMs (Patient-Reported Outcome Measures), c’est à dire la mesure des résultats de soins perçus par les patients, et un volet PREMs (Patient-Reported Expérience Measures), c’est à dire l’expérience des soins vécue par les patients.
Nous pensons que cette approche de l’expérience et de la satisfaction des patients est devenue tout à fait essentielle pour évaluer aujourd’hui les organisations et les services rendus par la télésanté.
Par exemple l’impact social d’une pratique de télémédecine, comme la téléconsultation (meilleur accès à une consultation médicale des personnes isolées), le télésoin (activité qui renforce le parcours de soin coordonné), la téléexpertise (acte qui améliore la continuité des soins et prévient les venues aux urgences) et la télésurveillance médicale au domicile (organisation qui prévient les complications graves des maladies chroniques et les hospitalisations), un tel impact social est rarement pris en compte dans les ECR, alors qu’il est essentiel dans l’acceptation des patients à ces nouvelles pratiques.
En conclusion :
Cet impact social de la télémédecine a été démontré il y a 20 ans dans le modèle de la télédialyse (surveillance à distance des séances de dialyse), et plus récemment dans le suivi des patients greffés.
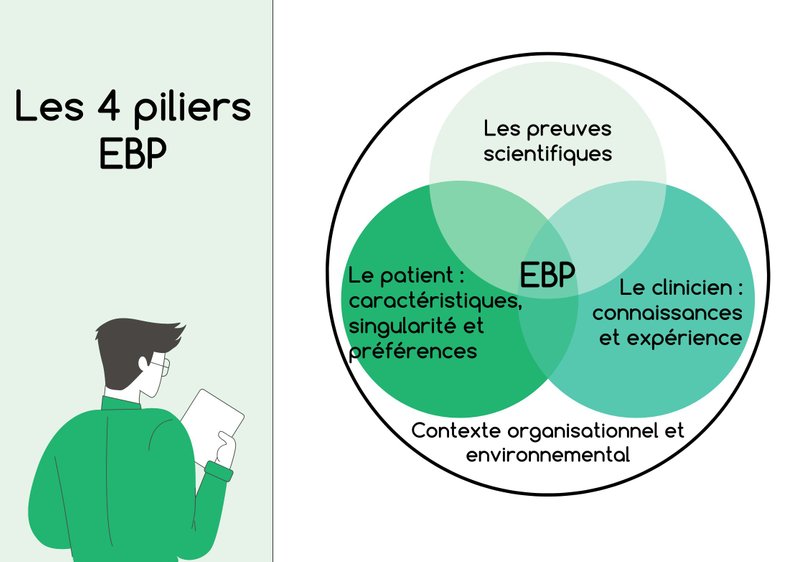
L’ Evidence-Based Practice (EBP) repose désormais sur 4 piliers (image du billet) : les preuves scientifiques, l’expérience du patient, l’expérience du professionnel de santé et le contexte organisationnel et environnemental. Le dossier médical numérique centré sur le patient (Mon Espace Santé), mis à la disposition de chaque citoyen depuis février 2022, est un atout indiscutable de l’EBP.
Nous remercions vivement le Docteur Pierre SIMON (Medical Doctor, Nephrologist, Lawyer, Past-president of French Society for Telemedicine) , auteur d’un ouvrage sur la Télémédecine, pour partager son expertise professionnelle pour nos fidèles lecteurs de ManagerSante.com
Biographie de l'auteur :
Son parcours : Président de la Société Française de Télémédecine (SFT-ANTEL) de janvier 2010 à novembre 2015, il a été de 2007 à 2009 Conseiller Général des Etablissements de Santé au Ministère de la santé et co-auteur du rapport sur « La place de la télémédecine dans l’organisation des soins » (novembre 2008). Il a été Praticien hospitalier néphrologue de 1974 à 2007, chef de service de néphrologie-dialyse (1974/2007), président de Commission médicale d’établissement (2001/2007) et président de conférence régionale des présidents de CME (2004/2007). Depuis 2015, consultant dans le champ de la télémédecine (blog créé en 2016 : telemedaction.org).
Sa formation : outre sa formation médicale (doctorat de médecine en 1970) et spécialisée (DES de néphrologie et d’Anesthésie-réanimation en 1975), il est également juriste de la santé (DU de responsabilité médicale en 1998, DESS de Droit médical en 2002).
Missions :accompagnement de plusieurs projets de télémédecine en France (Outre-mer) et à l’étranger (Colombie, Côte d’Ivoire).
avril 2007, Gazette du Palais 2007
Lorem ipsum dolor sit amet, consectetur adipiscing elit. Ut elit tellus, luctus nec ullamcorper mattis, pulvinar dapibus leo.












