Cet article a été co-rédigé pour notre plateforme média ManagerSante.com par Céline AKNINE et Karine SOULAT
N°2, Juillet 2021
Relire la 1ère partie de cet article.
La situation sanitaire actuelle et le débat autour de la vaccination démontre la nécessité des citoyens/des patients d’être de plus en plus acteurs de leur santé et renforce aussi l’utilisation d’outils digitaux tels que la télémédecine, la télésurveillance ….et les compagnons numériques.
Ces outils digitaux fournissent des services et des informations aux patients afin d’améliorer l’état de santé général, l’adhésion aux traitements, la gestion des symptômes ainsi que des effets secondaires. Les compagnons numériques favorisent un meilleur vécu pour le patient de sa prise en charge. Ils peuvent également aider les soignants et les médecins à suivre les patients et à prendre des décisions de traitement plus éclairées. (1)
Dans notre 1ere partie nous avons abordé les repères historiques du développement des programmes d’accompagnement patients depuis l’avènement de la loi HPST à aujourd’hui ainsi que l’apport de la e-santé dans ces programmes.
Depuis 2009, l’industrie Pharmaceutique était cantonnée aux programmes d’apprentissage. Aujourd’hui elle propose de plus en plus de services digitaux dont l’objectif est d’améliorer l’observance de leur traitement mais aussi d’accompagner les patients entre deux consultations. De même, les associations de patients sont de plus en plus acteurs dans la mise en place de ces programmes d’accompagnement patient.
Pour illustrer cette transformation, il est intéressant d’avoir des exemples de programmes numériques et de connaitre l’appréciation des principaux utilisateurs que sont, d’une part, les patients et associations de patients, et d’autre part, les professionnels de santé.

Quelques cas d’usages de programmes digitaux ayant apporté des résultats bénéfiques pour le patient souffrant de pathologies chroniques
CARDIOLOGIE : Programme ETP patient en réadaptation cardiaque (Atout Cœur soutenu par Fondation Leopold Bellan)
La réadaptation cardiaque est une étape indispensable après un accident cardiaque ou une intervention chirurgicale. Elle est basée sur une approche éducative et un entrainement physique, menée par une équipe pluridisciplinaire.
AtoutCoeur est une plateforme digitale de soutien à l’éducation thérapeutique en réadaptation cardiaque développée par le centre de réadaptation cardiaque Léopold Bellan en partenariat avec Observia[1]
Cet outil digital innovant constitue une aide pour :
– les patients qui se voient proposer un programme d’apprentissage personnalisé et adapté à leur profil et leurs préférences
– les professionnels de santé qui ont à leur disposition un outil de coordination interprofessionnelle, d’aide au diagnostic éducatif, de suivi des objectifs du patient et des modules ludiques d’apprentissage de connaissance.
Le programme d’apprentissage débute par un entretien individuel de diagnostic éducatif du patient, il est conçu en 2 volets :
- Un questionnaire d’autoévaluation rempli par le patient,
- Une reprise du questionnaire par un professionnel de santé avec le patient lors de la visite médicale d’admission avec définition d’objectifs intégrés dans le projet thérapeutique et signés par le patient
Ce programme est présenté et discuté par l’équipe de soins lors de la première réunion de synthèse du patient.
Le parcours d’apprentissage pour le patient dure entre 4 et 6 semaines. Au sein de chaque thématique, des modules éducatifs et des quizz ludiques sont proposés au patient, et sont accompagnés de réponses adaptées et faciles à comprendre (à l’aide de visuels, vidéos explicatives…).
A la fin de chaque module, le soignant peut évaluer l’acquisition de connaissances par le patient (acquis, non acquis, partiellement acquis) et clôturer la séance par l’évaluation de sa motivation.
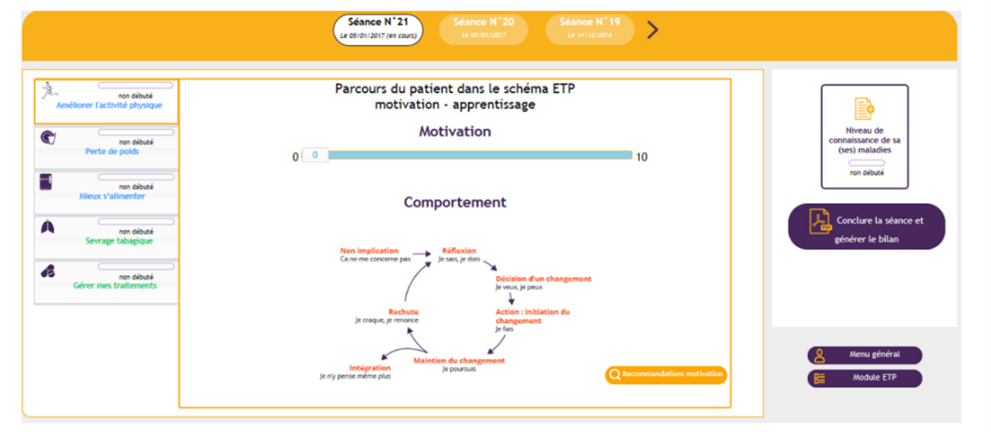
A l’issue de la période de réadaptation cardiaque, un suivi du patient est assuré toujours dans la plateforme AtoutCoeur
Ce dernier reçoit des messages SMS adaptés pendant une durée de 3 à 6 mois afin de consolider ses connaissances et de l’encourager dans ses objectifs de modifications comportementales.
Ce programme de soutien à l’ETP, initié en 2013, est aujourd’hui utilisé au centre de réadaptation cardiaque de l’hôpital Léopold Bellan. Il fait l’objet d’une étude rétrospective mesurant l’impact d’un suivi digital en réadaptation cardiaque sur différents critères, notamment la qualité de vie des patients. Des résultats sont attendus pour la rentrée 2021. AtoutCoeur pourrait ensuite être déployé dans près de 220 centres dans l’hexagone.
NEUROLOGIE : Programme d’apprentissage sclérose en plaques (facil’pleg- 6 mai 2019-ANSM) chez Biogen (2)
Un neurologue prescrivant PLEGRIDY® peut proposer à son patient d’apprendre à s’auto injecter son traitement. Le traitement en question doit être administré en injection sous cutanée tous les 14 jours. En réalisant eux-mêmes leurs injections, les patients gagnent en autonomie.
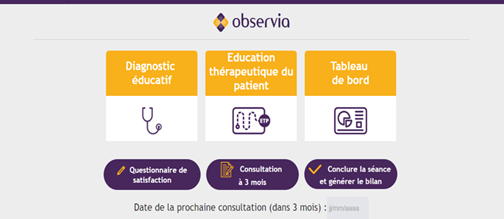
Facil’ Pleg est un programme d’apprentissage conçu pour permettre aux patients de s’approprier les bons gestes nécessaires à l’injection de ce traitement.
Les différentes étapes :
1. L’appel de validation d’inscription
Le neurologue envoie le formulaire d’inscription à Patientys[2]. Dès réception du formulaire, un infirmier contacte le patient par téléphone pour :
- lui expliquer le déroulement du programme Facil’ Pleg.
- organiser un rendez-vous avec un infirmier pour son apprentissage.
- répondre aux questions des patients.
2. L’apprentissage
L’apprentissage à l’injection est assuré en face à face par des infirmiers spécialisés. L’apprentissage comprend une à plusieurs séances individuelles selon les besoins du patient en formation. Le patient peut bénéficier d’autant de séances qu’il le souhaite.
Lors d’une séance d’apprentissage, l’infirmier apprend au patient les gestes nécessaires à la réalisation de l’injection. Le patient et l’infirmier revoient ensemble toutes les étapes de l’injection.
Afin d’accompagner au mieux le patient tout au long de son parcours, le neurologue est tenu informé du déroulement de l’apprentissage par des comptes rendus réguliers.
3. Un suivi personnalisé
Un infirmier prend contact avec le patient à 4 reprises pour assurer un suivi. Ces appels sont programmés une semaine après l’apprentissage, puis un mois, six mois et douze mois après l’initiation du traitement.
Ces appels de suivi ont pour objectif de s’assurer que le patient se sent à l’aise pour réaliser ses injections de PLEGRIDY® et répondre à ses éventuelles questions.
MALADIE CHRONIQUE : le chatbot Vik, créé par la start-up wefight en 2017, permet aux patients de maladies longues ou chroniques de trouver, au quotidien, des réponses à leurs questions.
Vik est un compagnon virtuel, dont le but est de devenir un nouvel acteur du parcours de soin du patient et être présent aux côtés des patients 24h/24 et 7j/7.
Vik apporte au patient un soutien permanent en lui venant en aide dès son diagnostic et pendant toute la suite de son parcours de soin.
Ce chatbot est capable :
- de comprendre et de répondre à des questions des patients et de leur famille à toute heure du jour et de la nuit, sur leur traitement (comment le prendre, comment gérer les effets secondaires), la qualité de vie (nutrition, sport….), les informations administratives, des contenus généraux (dépistage, prévention, techniques de diagnostic, chimiothérapie, etc.) ou sur des questions concernant les proches. Validé par des scientifiques, est « un contact pour mieux comprendre sa maladie ou celle d’un proche, en posant parfois des questions que l’on n’ose pas poser »
- d’émettre des rappels de traitement ou de rendez-vous médicaux,
- de proposer un carnet de suivi pour les effets secondaires,
Vik propose la possibilité de rentrer dans des essais cliniques « à la demande des patients ».
Enfin , Vik permet également aux patients de recueillir des témoignages d’autres patients ayant vécu la même expérience.
Cette application s ’utilise via Facebook ou messenger.
Les informations communiquées par Vik sont :
– Rédigées par des professionnels de santé qui se basent sur des recommandations nationales ;
– Élaborées en collaboration avec des patients
– Relues par un comité médical d’experts.
Les données personnelles des utilisateurs sont protégées.
Vik couvre de nombreuses pathologies telle que :

Avis d’un utilisateur sur l’app store

Au travers de ces cas d’usage nous voyons effectivement que ces compagnons digitaux apportent de vrais bénéfices aux patients.
Cependant il est important de rappeler que tous les patients n’ont pas besoin d’être accompagnés et un même patient peut avoir des périodes où il a besoin d’accompagnement et d’autres pas. L’accompagnement du patient par un compagnon numérique a un véritable bénéfice car il est au côté du patient plus fréquemment qu’un médecin. « Une machine, un chatbot ne se lasse jamais d’entendre et de répondre à la même question des milliers de fois : alors que le neurologue si» nous précise Guillaume Molinier, directeur de l’association de patients La ligue française contre la Sclérose en plaques (LFSEP) [3].
Quels sont les bénéfices des programmes d’accompagnement numériques du point de vue des patients et professionnels de santé ?
Le point de vue du médecin
Docteur Antoine Piau, Gériatre au CHU de Toulouse Responsable de la commission « Silver Economy » et Médecin Expert e-santé pour la Commission européenne et l’autorité sanitaire nationale, souligne le fait que « les solutions numériques pourraient ré-humaniser la santé en aidant les professionnels de santé à revenir vers le soin par l’automatisation des tâches administratives et du recueil d’informations. Le télésuivi (suivi du patient à distance à son domicile) est une vraie innovation car (…) il apporte un service nouveau :
- Garder une œil bienveillant sur un patient qui jusque-là était livré à lui-même ;
- Sécuriser le patient ;
- Dépister les problèmes plus tôt, lorsqu’ils sont encore curables, par la détection de ce qu’on appelle les « signaux faibles » (signes insidieux qui échappent aux médecins entre deux consultations) » (3)
Le point de vue du patient /association patient
Guillaume Molinier revient sur les différents objectifs qui peut amener à développer des programmes d’accompagnement patients à distance:
« – éduquer à la maladie. Par exemple, la vulgarisation d’interprétation d’une IRM permettrait au patient de mieux comprendre le lien entre les plaques visibles à l’IRM et les symptômes au quotidien)
– personnaliser la rééducation. Les objectifs de rééducations peuvent être différents d’un patient à un autre. Par exemple, dans la SEP, un athlète en triathlon n’aura pas les mêmes exigences de rééducation à la marche qu’un citadin qui ne fait pas de sport de compétition)
– suivre l’évolution des symptômes, monitorer les progrès pour les maladies qui ne sont pas dégénératives. Le suivi dans le diabète est bien plus intéressant et motivant que dans la SEP pour laquelle le monitoring révèle une perte et non pas un progrès »
Parmi les points positifs, Marie Duvivier Patiente experte à la LFSEP (Ligue Française contre le SEP) mentionne aussi les bénéfices très pratico-pratiques de l’ETP à distance :
« autorise des patients très éloignés du centre hospitalier à participer à certains ateliers. Le patient n’a pas bas besoin de trouver comment venir, il n’a pas besoin de poser de jour de congé…
– est très intéressant pour les maladies rares car permet de développer une communauté de personnes atteints de la même maladie
– incite un enrôlement plus facile des aidants ou proches du patient. Ils n’ont pas à se déplacer…ils n’ont qu’à se rapprocher de l’écran !
– permet de s’affranchir du regard de l’autre qui peut être redouté.
Au travers de ces témoignages émerge un grand nombre d’éléments en faveur de l’accompagnement à distance des patients. Toutefois il existe aussi des limites.

Quelles sont les limites des programmes d’accompagnement numériques ?
Voici les réflexions que nous ont partagées Marie Duvivier et Guillaume Molinier concernant les limites des programmes d’accompagnements numériques :
« Une application peut être une aide à l’accompagnement mais il n’accompagne pas le patient.
Un compagnon numérique peut permettre d’informer, de développer les connaissances sur la pathologie mais il ne peut remplacer le professionnel de santé. » nous dit Marie Duvivier.
La relation humaine semble plus propice à l’identification de blocages, des peurs, des croyances…autant de freins à un accompagnement efficace.
Le compagnon numérique est là en support pour faciliter le rôle des professionnels de santé.
D’autre part, ces compagnons numériques peuvent être considérés par les patients comme intrusifs, entrant dans l’intimité des gens ce qui peut créer un frein à leur adoption.
D’après une étude réalisée auprès de 1010 patients diabétiques, 40 % des systèmes proposés sont qualifiés de trop ou extrêmement intrusifs. « La surveillance continue de la glycémie et de l’activité physiques couplés à des conseils prodigués via un système d’apprentissage automatique a été considérée comme « la plus acceptable ». En revanche, l’ajout de photographies des assiettes pour surveiller l’alimentation via une application a été considéré comme « intrusif » ». (4)
Selon Mme Duvivier, une éducation à distance peut être plus compliquée car les patients ne sont pas aussi concentrés qu’en présentiel, les ateliers doivent être adaptés pour durer moins longtemps, il est aussi nécessaire de prévoir moins de personnes, maximum 5 à 6 personnes. De plus, tous ne sont pas familiers avec le numérique, il faut donc prévoir un temps d’appropriation.
A la longue, le suivi via des compagnons numériques peut devenir trop pesant pour certains patients. C’est la raison pour laquelle un professionnel de santé doit évaluer fréquemment l’acceptation d’un compagnon numérique par le patient et évaluer son observance, l’usage qu’il en fait.
Il faut aussi garder en tête que la validation des programmes d’ETP se fait au niveau régional et ne prévoit pas aujourd’hui la possibilité d’atelier en distanciel qui pourrait être suivi par des patients d’autres régions.
Conclusion
Avant même l’arrivée de la pandémie actuelle, de nombreux soignants et professionnels de santé exprimaient déjà le manque de temps. Le temps est de plus en plus contracté, le rythme de travail soutenu, le nombre de personnes à prendre en charge dans une même journée est impressionnant. Il en devient effectivement difficile, d’être attentif à chacun, de ne pas « transformer l’autre en objet de soin ». Vient s’ajouter à cette « course » la nécessité d’assurer le télésuivi pour certains patients (que ce soit via le programme Etapes ou autres) et leur demande spécifique via les moyens de communications existants (mail ,sms , …) et la messagerie instantanée.
Aujourd’hui, la non-réponse aux messages est un phénomène source d’angoisse qui se généralise et qui existe aussi chez les patients. 50% des gens estiment faire face à une non-réponse au bout de 3 heures pour les messages instantanés (SMS,Messenger, Whatsapp…) et au bout d’une journée pour les mails. (5)
En 2021, les patients s’impliquent, s’équipent, se renseignent et s’entraident pour mieux appréhender leur parcours de soins et se soigner. La France compte plus de 59,5 millions d’internautes, soit 91% des Français. Parmi eux, 49,6 millions possèdent un compte sur les réseaux sociaux soit 76% des Français (6). Les patients deviennent de plus en plus acteurs de leur maladie en consultant les Sites web, les Communautés de Patients, en utilisant les plateformes de service, les objets connectés, les applications mobiles. Par conséquent, les professionnels doivent repenser leurs rôles et leurs missions afin de renforcer une alliance thérapeutique patients/soignants et de rééquilibrer la relation.
Fort de toute cette analyse nous pouvons donc dire que le compagnon numérique devrait prendre une place importante auprès du patient afin d’optimiser sa prise en charge et son autonomie d’une part, et de rendre plus efficace la prise en charge du professionnel de santé d’autre part. Toutefois, le compagnon numérique n’est qu’un outil supplémentaire qui ne remplacera jamais la relation humaine et empathique avec un professionnel de santé. Nous entrons en fait dans l’ère du « médecin augmenté » grâce aux compagnons numériques.
Lire la suite de cet article le mois prochain.
Pour aller plus loin
(2)Validation ANSM programme d’apprentissage Plegridy: https://ansm.sante.fr/uploads/2019/05/07/3fcae358704d44e8d2a840cef215ca80.pdf
(6) We are Social-Hootsuite, Le digital en France en Jan 2021.
Nous remercions vivement Céline AKNINE et Karine SOULAT pour avoir proposé la publication de cet article, pour nos fidèles lecteurs de ManagerSante.com.










