N°3, Septembre 2017
Le récent rapport de la Direction de la Recherche des Etudes, de l’Evaluation et des Statistiques (DREES) du Ministère de la santé sur les déserts médicaux arrive à point nommé pour comprendre comment la télémédecine et la santé connectée pourraient améliorer l’accès aux soins des quelques 10% de français touchés par les déserts médicaux.
Encore faut-il que la définition du désert médical soit consensuelle. Les indicateurs habituellement retenus sont multiples et n’emportent pas toujours la conviction.
C’est du moins ce que pense la DREES qui a introduit un nouvel indicateur d’accessibilité aux soins, l’APL (Accessibilité Potentiel Localisée) qui tient compte à la fois de l’accessibilité et de la disponibilité des médecins de soin primaire.
Quelles sont les principales conclusions de la DREES ?
Les inégalités d’accès aux médecins généralistes sont à l’heure actuelle d’une ampleur limitée pour l’accès aux soins primaires : 98 % de la population réside à moins de 10 minutes de route d’un médecin généraliste et un rapport de 1 à 3 distingue les 10 % de la population ayant le meilleur accès aux soins des 10 % de la population ayant l’accès le plus faible.
Les inégalités d’accès sont plus marquées pour les médecins spécialistes, ce rapport variant de 6 à 19 selon la spécialité considérée, mais plus des trois quarts de la population résident à moins de 20 minutes du spécialiste le plus proche, quelle que soit la spécialité considérée.
Les disparités départementales de peuplement médical sont aujourd’hui d’un niveau semblable – voire légèrement inférieur – à celui des années 1980.
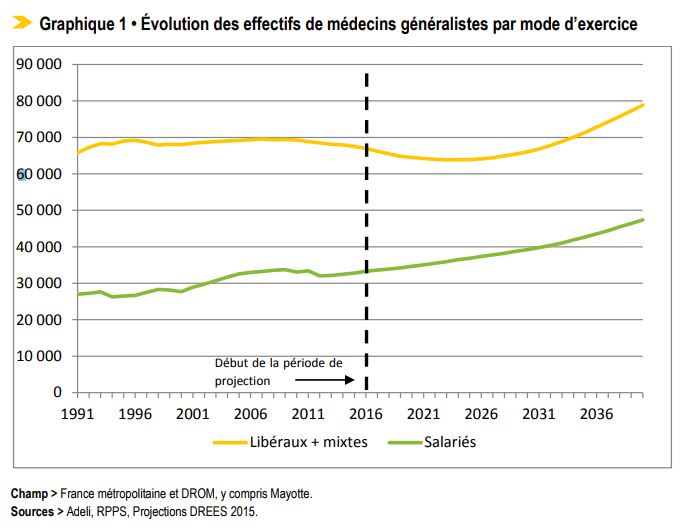
Comme on s’attend dans les prochaines années à une diminution des effectifs de médecins libéraux et à une progression des effectifs de médecins en exercice salarié, ces évolutions sont susceptibles d’entraîner un accroissement des inégalités territoriales d’accès aux soins de premier recours, auquel les mutations de l’exercice médical (exercice de groupe, exercice remplaçant prolongé) portées par les jeunes générations de médecins pourraient également contribuer.
Ces inégalités d’accès sont complexes à mesurer et ne sont pas suffisantes pour définir un désert médical. L’APL (Accessibilité Potentiel Localisée) permet de tenir compte conjointement de la proximité et de la disponibilité de l’offre médicale, mais aussi de l’âge de la population et de l’activité des médecins. D’après l’APL, 8 % de la population a une accessibilité aux médecins généralistes inférieure à 2,5 consultations par an et par habitant.
Cette faible accessibilité touche des espaces ruraux comme urbains : un quart de cette population réside en particulier dans un pôle urbain. Cette population connaît une accessibilité moyenne deux fois plus faible que la moyenne nationale.
L’étude des évolutions sur la période 2012-2015 montre que la part de population sous le seuil de 2,5 consultations par an et par habitant a légèrement augmenté. On ne repère pas d’aggravation substantielle de la situation des communes déjà sous-denses en 2012, en revanche de nouveaux territoires connaissent en 2015 une sous-densité en médecins généralistes.
Prenant acte du débat national sur la « désertification médicale », la DREES propose l’étude conjointe de trois dimensions d’accès au parcours de soin primaire au sein du système de santé : l’accès aux médecins généralistes, l’accès aux pharmacies et l’accès aux services d’urgence.
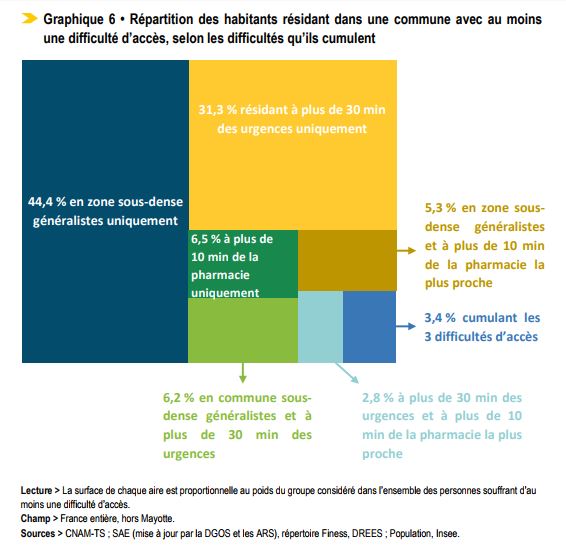
Les dificultés d’accès aux médecins généralistes (une APL inférieure à 2,5 consultations par an et par habitant) et aux urgences (un temps d’accès supérieur à 30 minutes) touchent une population d’un ordre de grandeur similaire.
Toutefois ces deux difficultés ne sont cumulées que dans des cas très minoritaires ; 16 % de la population des communes « sous-denses » en médecins généralistes sont éloignées de plus de 30 minutes des urgences et 22 % des personnes éloignées des urgences vivent dans une commune sous-dense en médecins généralistes.
Au total 1,3 % de la population a une accessibilité faible aux médecins généralistes et vit à plus de 30 minutes du service d’urgence le plus proche.
La difficulté de ne pas disposer d’une pharmacie à proximité (moins de 10 minutes de trajet par la route) est fréquemment cumulée avec d’autres difficultés.
Environ 300 000 personnes (0,5 % de la population) connaissent simultanément une accessibilité faible aux médecins généralistes, un éloignement aux services d’urgence et une absence de pharmacie à proximité. Les communes concernées sont de très petite taille, situées dans des espaces à dominante rurale et dans des régions montagneuses.
Cette étude précise de la DREES permet de nourrir le débat public sur les solutions à mettre en place, notamment en matière de santé connectée et de télémédecine. Elle a le mérite de mettre au juste niveau la réalité d’un problème souvent amplifié de manière excessive par les médias.
Que peut apporter la télémédecine dans les déserts médicaux ?
L’affirmation péremptoire selon laquelle la télémédecine pourrait contribuer à résoudre la problématique des déserts médicaux a souvent été peu convaincante car insuffisamment argumentée.
De plus, elle est parfois mal vécue par les médecins en activité dans les zones sous-denses qui interprètent alors la télémédecine comme un moyen technologique de substituer la présence humaine d’un médecin. Présenter la télémédecine de cette façon est, d’une part une erreur d’appréciation, d’autre part une manière de rendre le corps médical hostile à toute organisation innovante.
Le rapport de la DREES montre pour la première fois que le concept de « désert médical » vécu par le public est davantage un problème de disponibilité des médecins généralistes qu’un problème d’accessibilité puisque 98% de la population française réside à moins de 10mn de route d’une médecin généraliste.
Comment la télémédecine pourrait-elle améliorer la disponibilité des médecins généralistes ?
Prenons l’exemple des EHPAD. Chaque médecin généraliste libéral a une patientèle au sein de ces établissements assimilés à des substituts de domicile. Le constat fait par de nombreux responsables de ces établissements est que les médecins généralistes traitants se déplacent moins ou plus du tout pour suivre leur patientèle, par manque de disponibilité.
La consigne généralement donnée aux infirmiers(ères) des EHPAD est d’appeler le médecin traitant seulement s’il existe une urgence ressentie comme vitale. De tels appels se soldent le plus souvent par l’adressage immédiat aux services d’urgences hospitaliers. Pour réduire le temps médical de déplacement et améliorer ainsi la disponibilité des médecins traitants, la CNAMTS vient de les autoriser à pratiquer des téléconsultations dans les EHPAD à partir de leurs cabinets.
Encore faut-il que les médecins traitants s’organisent pour réaliser des téléconsultations programmées en accord avec les établissements concernés et que la qualité du réseau numérique soit compatible avec les pratiques de bonnes téléconsultations.
C’est une solution pour augmenter le nombre de consultations de médecine générale par an et par résident, notamment chez ceux atteints de maladies chroniques à risques de complications et d’hospitalisations, ce qui contribue à améliorer l’indicateur de « désertification médicale » propre aux EHPADs.
Prenons l’exemple de l’exercice médical regroupé :
La DREES précise dans son rapport que la mutation de l’exercice médical (exercice regroupé), portée par les jeunes générations de médecins, pourrait contribuer à aggraver le délai d’accessibilité au médecin généraliste traitant. C’est une conséquence logique des regroupements de plusieurs médecins dans des Maisons et Pôles de santé (MSP) ou Centres de santé.
De tels regroupements, reposant sur une projet médical d’exercice mutualisé, peuvent également augmenter la disponibilité de chaque médecin. Aujourd’hui cette amélioration de la disponibilité médicale est mise au service d’une vie privée meilleure.
Elle pourrait être mise également au service du développement de téléconsultations programmées au sein de pharmacies d’officine ou d’EHPAD équipés en stations de visioconférence afin d’accueillir des patients âgés et/ou handicapés qui éviteraient ainsi certains déplacements.
Le développement de la télémédecine est d’abord une question d’organisation professionnelle fondée sur une projet médical consensuel.
Augmenter le nombre d’actes médicaux de consultations par la télémédecine dans les territoires où l’indicateur d’APL est inférieur à 2,5 consultations/an/habitant.
Les quelques 300 000 français (0,5% de la population) qui cumulent les problèmes d’accessibilité dans les trois dimensions d’accès aux soins primaires (accessibilité faible au médecin généraliste, éloignement des services d’urgences et absence de pharmacie de proximité) sont en urgence absolue de télémédecine, d’autant qu’il s’agit de petits villages ruraux ou de montagne de moins de 500 habitants. Les pertes de chance sont évidentes.
Encore faut-il que ces endroits ne soient pas situés dans un désert numérique.
L’étude de la DREES a identifié 4982 communes françaises (1 890 632 habitants) où l’indicateur APL (Accessibilité Potentiel Localisée) était < 2,5 consultations/an/habitant chez 3% des habitants de ces communes.
Les régions françaises les plus touchées sont :
- la Guadeloupe,
- la Martinique,
- la Guyanne,
- le Centre-Val de Loire,
- Bourgogne-Franche-Comté,
- Auvergne-Rhône-Alpes et
- la Corse.
C’est le rôle des ARS d’agir en faveur de ces régions prioritaires, la télémédecine n’étant pas la seule réponse à la désertification médicale
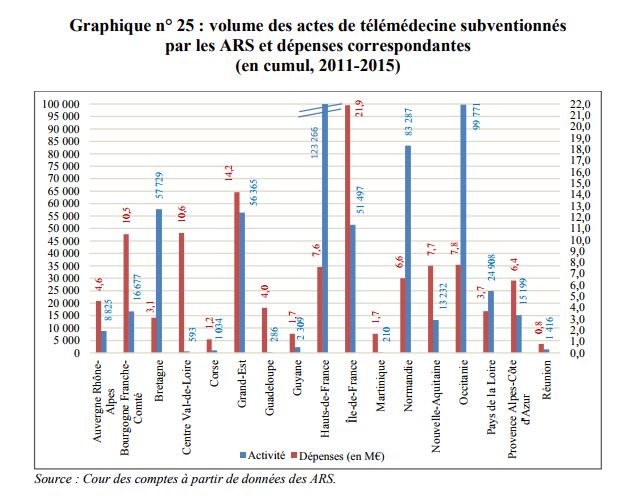
« Selon les données recueillies par la Cour auprès des ARS, les actes de télémédecine pris en charge par le FIR sont passés de 10 703 en 2011 à 257 814 en 2015.
Au total, 114 M€ ont été dépensés par les ARS pour soutenir les projets correspondants en région entre 2011 et 2015, dont 69 M€ au titre du FIR, toutes missions confondues.
En 2015, les dépenses ont légèrement dépassé 18 M€.«
(Source : Extrait du Rapport de la Cour des Comptes rendu public en Septembre 2017, Graphique page 308)
C’est aussi dans ces régions que l’on trouve le développement le plus important des exercices regroupés (MSP).
Comme nous l’avons vu précédemment, il existe des solutions organisationnelles pour améliorer la disponibilité des médecins afin qu’ils développent des téléconsultations dans les zones où l’indicateur est < 2,5 consultations/an/habitant.
Là encore, de telles actions ne peuvent se mettre en place que si le réseau numérique permet de faire de la télémédecine.
Les plateformes de téléconsultations, oui ! Mais…
Les ARS qui donnent les autorisations aux plateformes de téléconsultations devraient exiger de leurs promoteurs qu’ils ciblent en priorité leur action sur les besoins de ces zones en dessous du seuil de 2,5 consultations/an/hab, plutôt que de favoriser le développement de la téléconsultation de confort et l’ubérisation de la médecine.
Ces plateformes devraient travailler davantage avec les médecins traitants de ces zones afin d’assurer la continuité des soins primaires et ainsi améliorer le service médical rendu.
Il est en effet anormal que les téléconsultations réalisées par ces plateformes ne soient pas connues des médecins traitants ou que le médecin de la plateforme charge le patient d’informer son médecin traitant.
Chacun sait que la plupart de ces patients qui appellent les plateformes de téléconsultation n’informeront pas spontanément leur médecin traitant.
Pour aller plus loin :
Rapport 09/2017 de la Cour des Comptes sur « l’application des lois de financement
de la sécurité sociale la Sécurité Sociale : Chapitre VII « La télémédecine : une stratégie cohérente à mettre en œuvre » (pp 297-330)
Nous remercions vivement le Docteur Pierre SIMON (Medical Doctor, Nephrologist, Lawyer, Past-president of French Society for Telemedicine) , pour partager son expertise professionnelle en proposant cette Rubrique mensuelle « E.Santé & Télémédecine», pour nos fidèles lecteurs de www.managersante.com